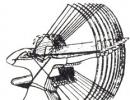
Структурной единицей коллагеновых фибрилл являются. Строение коллагеновой фибриллы (фрагмент). Структура коллагеновых фибрилл
Соединительная ткань
Межклеточный матрикс вместе с клетками разного типа:
· Хондробласты
· Остеобласты
· Фибробласты
· Тучные клетки
· Макрофаги
Виды соединительной ткани:
1. Рыхлая неоформленная
2. Плотная оформленная
3. Неоформленная со спецефическими свойствами
· Жировая
· Ретикулярная
· Слизистая
· Пигментная
4. Скелетная
· Хрящевая
· Костная
Функции соединительной ткани
1. Механическая
2. Защитная
3. Трофическая
4. Регенеративная
Межклеточный матрикс- сложный комплекс связанных между собой макромолекул.
Состав межклеточного матрикса
1. Структурные белки(коллаген, эластин)
2. Гликозаминогликан
3. Протеогликаны
4. Неколлагеновые структурные белки
· Фибронектин
· Ламилин
· Текасцин
· Простеонектин
Функции межклеточного вещества
1. Образует каркас органов и тканей
2. Является универсальным биологическим клеем
3. Участвует в регуляции водно-солевого обмена
4. Образует высокоспециализированные структуры (кости, зубы, хрящи, сухожилия, базальные мембраны)
КОЛЛАГЕН
Особенности структуры и функции
На долю коллагена приходится 25-33% от общего активного белка.
Коллаген объеденяет группу близко родственных белков.
Известно 20 типов коллагена, которые отличаются:
1. По первичной структуре пептидной цепи
2. По функции
3. По локализации в организме
Первичная структура коллагена:
1. Коллаген содержит от 600 до 3000 аминокислот
2. Цепь полипетида состоит из повторяющихся триплетов [ГЛИ-Х-Y]
X иY- любые аминокислоты, но чаще всего
Y-гидроксипролин
3. Коллаген содержит в основном заменимые аминокислоты, поэтому является не полноценным белком
4. В цепи нет триптофана и цистеина, мало метионина, терозина, гистидина
5. В цепи содержится гидрокси-лизин
Этапы синтеза фибрилл коллагена
1. Клеточный. Происходит в фибробластах соединительной ткани.
1. Синтез белка на рибосомах эндоплазматического ретикулума.
В результате образуется
Пре-про-В результате образуется
Пре-про-a-цепь
Эта цепь имеет сигнальный гидрофобный пептид из 100 аминокислот на N-конце.
Функции пептида:
1. Ориентация синтеза пептидных цепей в полость эндоплазматического ретикулума.
1) Отщепление сигнального пептида и образование про-a-цепь
2) Гидроксилирование пролина и лизина, с образованием гидроксипролина и гидроксилизина.
Катализирует реакцию гидроксилирования:
· Пролилгидроксилаза
· Лизингидрокселаза
Фермент содержит иона железа и для работы необходим витамин С.
3) Гликозилирование остатков гидроксилизина. Это реакция присоединения к гидроксилизину остатков моносахаридов галактозы, глюкозы, малозы.
Процесс катализирует фермент:
· гликозилтрансфераза
4) образование 3-й спирали тропоколлагена
молекула тропоколлагена состоит из 3-х про-a-цепей закрученных одна вокруг другой. Ориентацию цепей относительно друг друга обеспечивают N и C- концевые фрагменты про-a-цепей, имеющие лобулярную структуру С содержащие остатки цистеина.
Структура состоит из 3-х про-a-цепей (тропоколлаген) включается в структурные гранулы и поступает во внеклеточное пространство.
2. Внеклеточное пространство
1) Происходит частичный протеолиз N и C- концевых неспирализованных ферментов. В результате формируется зрелая молекула тропоколлагена, котрая представляет собой 3 спирально навитые друг на друга полипептидные цепи.
2) Модификация лизина в модекуле тропоколлагена
Лизин и гидроксилизин в молекуле тропоколлагена подвергается дезаминированию под действием лизиноксидазы и образуется аллизин.
3) Образование коллагеновых микрофибрилл
Самопроизвольный процесс структуры фибриллы, стабилизируется путем образования межмолекулярных ковалентных вшивок между группами лизина, аллизина, гидроксилизина, гидроксиаллизина.
Прочность коллагеновых волокон обуславливается:
a. Водородными связями между пептидными связями
b. Строением 3-ей спирали
c. Множество ковалентных связей между молекулами трофоколлагена
d. Сдвигом молекулы коллагена на ¼ относительно друг друга в микрофибриллах коллагена.
4) Образование макрофибрилл
Процесс объединения микрофибрилл.
Регуляция обмена коллагена:
1. N- пропептиды после отщипления тормозят синтез коллагена по принципу обратной отрицательной связи.
2. Аскарбиновая кислота стимулирует синтез коллагена, протеогликанов, а также пролифирацию фибробластов.
3. Половые гормоны стимулируют….
4. Глюкокортикоиды тормозят синтез коллагена, путем снмжения синтеза м-РНК, и путем ингибирования ферметов пролил и связями гидроксиназ.
Катаболизм коллагена:
Происходит под действием фермена-коллагензы, которая синтезируется фибробластами и макрофагами.
Коллагеназа перерезает 3-ю спираль коллагена на 2 фрагмента на ¼ и ¾ длины, между аминокислотами глицином и лизином
Фрагменты коллагена растворимы в воде, при температуре тела денатурируются и дальше расщепляются под действием протеолитических ферментов.
Маркером катаболизма коллагена является проявление в крови и моче свободного гидроксипролина. Часть ………………………….кислоты………………………………………………………………………………………………………………гидрокси …………………………….,а часть выводится с мочой
Активен до 20 лет
Нарушение синтеза коллагена:
1. Недостаток витамина С
2. Недостаток ионов меди
3. Генетические дефекты ферментов
4. Аутоиммунные состояния
Со стороны зубо- челюстной системы:
1. Кровоточивость десен
2. Подвижность и выпадение зубов
Недостаток витамина С, нарушается процесс гидроксилирования пролила и лизина в результате синтезирования………………………………………….сосуды становятся хрупкими, ломкими, развивается цинга.
Нарушение синтеза коллагена в пульпе и дентине приводит к развитию множественного кариеса.
При сахарном диабете нарушается процесс внутриклеточного гликозилирования (……………………………………..) про-a-цепей, углеводы присоединяются не ферментным путем, что нарушает структуру фибрилл и неколлагеновых белков.
Развивается тяжелая форма пародонтита, трудно поддающегося лечению.
Коллаген (collagen) – это фибриллярный белок, является базовым компонентом соединительных тканей организма (находится в костях, сухожилиях, дерме, хрящах и других тканях). Это наиболее распространенный протеин млекопитающих. Коллаген составляет около 25-35 % полипептидов во всем организме. Его обнаружили в организме многоклеточных животных, при этом он отсутствует у простейших, вирусов, бактерий, грибов и растений. Этот белок обеспечивает упругость и эластичность тканей. Благодаря своим свойствам, коллаген является компонентом множества косметических средств , используется в пищевой промышленности и медицине.
Структура и свойства
Молекула коллагена – это закрученная в правую сторону спираль, состоящая из 3-х альфа-цепей. Данное образование также именуется тропоколлагеном. Виток спирали альфа-цепи состоит из 3-х аминокислотных остатков. Коллаген имеет молекулярную массу приблизительно 300 кДа, толщину 1,5 нанометров и протяженность 300 нанометров. Изначальная структура коллагена характеризуется большим содержанием глицина, малым содержанием аминокислот, содержащих серу, и отсутствием триптофана. Этот белок относится к немногим белкам с животным происхождением, которые имеют остаток нестандартных аминокислот (приблизительно 21 % остатка составляют 5-гидроксилизин, 4-гидроксипролин, а также 3- гидроксипролин). Каждая альфа-цепь образуется триадами аминокислот. В этих триадах глицин является всегда третьей аминокислотой, лизин или пролин – второй, любая иная аминокислота кроме вышеуказанных трех – третьей.Полукристаллическая коллагеновая фибрилла является структурной единицей коллагена. Пучки фибрилл образуют коллагеновые волокна.
Существует несколько форм коллагена, основная их структура является схожей. Волокна коллагена возникают в связи с агрегацией микрофибрилл, имеют зеленый или голубой цвет при разнообразных треххромных окрасках, и розовый после окраски гематоксилином. В случае импрегнации серебром коллагеновые волокна приобретают буро-желтую окраску.
Макромолекула коллагена денатурируется приблизительно при температуре фибриллогенеза. В связи с данным свойством, она очень чувствительна к мутации. После денатурации коллагена возникает желатин.
Виды коллагена
На данный момент существует описание двадцати восьми типов коллагена, кодируемых при помощи более чем сорока генов. Данные типы имеют отличия по степени их модификации (интенсивности гликозилирования или гидроксилирования), а также по последовательности аминокислот. Для всех видов коллагенов общим является наличие одного или больше доменов белка, которые содержат тройную спираль, а также их присутствие во внеклеточных структурах ткани. Более девяноста процентов всех коллагенов высших организмов составляют коллагены IV, III, II и I типов.
Существуют следующие разновидности коллагена и их типы:
- фибриллярные коллагены – типы I, ІІ, ІІ, V, ХІ, XXIV, XXVII;
- (FACIT) фибрилл-ассоциированные коллагены – типы ІХ, ХІІ, XIV, XVI, ХІХ, ХХ, ХХІ, XXII;
- коллагены, которые формируют филаменты-бусины - тип VI;
- коллаген, который формирует якорные фибриллы - тип VII;
- сетеобразующий коллаген – типы IV, VIII, Х;
- трансмембранный коллаген – типы ХІІІ, XVII, ХХІІІ, XXV/CLAC-P;
- иные коллагены – типы XV, XVIII, XXVIII.
Коллаген типа I – это тримерный белок, который собирается без разрывов в тройную спираль, самостоятельно собирается в фибриллы и имеет самую высокую механическую прочностью. Иные типы коллагенов имеют отличия в единственном или же нескольких аспектах. Так, некоторые коллагены не обязательно образуют фибриллы или имеют разрывы в спирали.
Медицинские аспекты
Коллаген вместе с другим белком, эластином, образуют своеобразную «основу» кожного покрова, которая придает ему упругость и эластичность, а также предотвращает обвисание кожи. С возрастом выработка как эластина, так и коллагена прекращается, после чего кожа начинает стареть.
Нарушение выработки коллагена в организме образует основу таких наследственных болезней, как остеоартроз (разболтанность суставов, постоянные вывихи), несовершенный остеогенез (врожденная ломкость костей или рахит), синдром Элерса Данлоса (около четырнадцати типов проявлений), болезнь Марфана (удлиненность конечностей, сердечно-сосудистые патологии и патологии зрения). Характерными особенностями данных заболеваний являются пороки клапанов сердца, повреждения хрящей, костной системы и связочного аппарата. С нарушениями выработки коллагена типа VI ассоциируется атопический дерматит, миопатии Ульриха и Бэтлема, дефицит коллагена типа XIX является фактором развития карцином и меланом и т.п.
Заболевания, которые вызываются дефектами биосинтеза коллагена (в т.ч. так именуемые коллагенозы) могут возникнуть в связи с множеством причин. Это могут быть мутации гена, который кодирует последовательность аминокислот в ферментах, вырабатывающих коллаген, что причиняет к модификацию формы молекулы коллагена. Также заболевания могут причиняться «неправильной работой» или нехваткой ферментов, необходимых для биосинтеза коллагена, дефицитом меди, аскорбиновой кислоты и витаминов B6. При приобретенных заболеваниях, например, при цинге, восстановление нормального баланса ферментов может повлечь за собой полное излечение.
С точки зрения употребления в пищу, коллаген не содержит в себе незаменимых аминокислот в полном объеме, поэтому является низкокачественным белком. Самые качественные источники аминокислот – т.н. «свободные аминокислоты», почти готовые к усвоению.
Использование в косметологии
Во множество косметических средств включают коллаген, в связи со следующими его свойствами:
- пролонгирует действие масел, экстрактов и т.п. в составе некоторых косметических композиций;
- образовывает слой на поверхности кожного покрова, который удерживает влагу и имеет разглаживающие свойства;
- придает волосам блеск и создает на их поверхности защитный слой.
Стимуляция выработки коллагена в организме достигается при помощи введения косметических препаратов на базе гиалуроновой кислоты , влияния аппаратного массажа , а также благодаря процедурам лазерного воздействия и контурной пластики .
| Виды, препараты и методики в контурной пластике | ||
|---|---|---|
| Разновидности | Контурная пластика век Контурная пластика губ Контурная пластика лба Контурная пластика носа Контурная пластика носогубных складок Контурная пластика скул | |
| Препараты | ||
У многоклеточных организмов большинство клеток окружено внеили межклеточным мат-риксом. Межклеточный матрикс - сложный комплекс связанных между собой макромолекул. Эти макромолекулы (белки и гетерополиса-хариды), как правило, секретируются самими клетками, а в межклеточном матриксе из них строится упорядоченная сеть. Межклеточный матрикс, окружающий клетки, влияет на их прикрепление, развитие, пролиферацию, организацию и метаболизм.
Межклеточный матрикс вместе с клетками разного типа, которые в нём находятся (фиброб-ласты, хондро- и остеобласты, тучные клетки и макрофаги), часто называют соединительной тканью.
Межклеточный матрикс выполняет в организме самые разнообразные функции:
Образует каркас органов и тканей;
Является универсальным «биологическим» клеем;
Участвует в регуляции водно-солевого обмена;
Образует высокоспециализированные структуры (кости, зубы, хрящи, сухожилия, базальные мембраны).
Основные компоненты межклеточного мат-рикса - структурные белки коллаген и эластин, гликозаминогликаны, протеогликаны, а также неколлагеновые структурные белки (фибронек-тин, ламинин, тенасцин, остеонектин и др.).
I. КОЛЛАГЕН
Коллаген - основной структурный белок межклеточного матрикса. Он составляет от 25 до 33% общего количества белка в организме, т.е. ~6% массы тела. Название «коллаген» объединяет семейство близкородственных фибриллярных белков, которые являются основным белковым элементом кожи, костей, сухожилий, хряща, кровеносных сосудов, зубов. В разных тканях преобладают разные типы коллагена, а это, в свою очередь, определяется той ролью, которую
коллаген играет в конкретном органе или ткани. Например, в пластинчатой костной ткани, из которой построено большинство плоских и трубчатых костей скелета, коллагеновые волокна имеют строго ориентированное направление: продольное - в центральной части пластинок, поперечное и под углом - в периферической. Это способствует тому, что даже при расслоении пластинок фибриллы одной пластинки могут продолжаться в соседние, создавая таким образом единую волокнистую структуру кости. Поперечно ориентированные коллагеновые волокна могут вплетаться в промежуточные слои между костными пластинками, благодаря чему достигается прочность костной ткани. В сухожилиях коллаген образует плотные параллельные волокна, которые дают возможность этим структурам выдерживать большие механические нагрузки. В хрящевом матриксе коллаген образует фибриллярную сеть, которая придаёт хрящу прочность, а в роговице глаза коллаген участвует в образовании гексагональных решёток десцеметовых мембран, что обеспечивает прозрачность роговицы, а также участие этих структур в преломлении световых лучей. В дерме фибриллы коллагена ориентированы таким образом, что формируют сеть, особенно хорошо развитую в участках кожи, которые испытывают сильное давление (кожа подошв, локтей, ладоней), а в заживающей ране они агрегированы весьма хаотично. Аминокислотный состав и конформация коллагена описаны в подразделе «Фибриллярные белки» раздела 1.
Здесь будут разобраны синтез и созревание коллагена, структуры, которые он образует, и их функции, а также заболевания, связанные с нарушением этих процессов.
Полиморфизм коллагена
Коллаген - ярко выраженный полиморфный белок. В настоящее время известно 19 типов коллагена, которые отличаются друг от друга по первичной структуре пептидных цепей, функциям и локализации в организме. Вариантов а-цепей,
образующих тройную спираль, гораздо больше 19 (около 30). Для обозначения каждого вида коллагена пользуются определённой формулой, в которой тип коллагена записывается римской цифрой в скобках, а для обозначения а-цепей используют арабские цифры: например коллагены II и III типа образованы идентичными а-цепями, их формулы, соответственно [α 1 (II)] 3 и [α 1 (III)] 3 ; коллагены I и IV типов являются гетеротримерами и образуются обычно двумя разными типами а-цепей, их формулы, соответственно [α 1 (I)] 2 α 2 (I) и [α 1 (IV)] 2 α 2 (IV). Индекс за скобкой обозначает количество идентичных а-цепей. Распределение коллагенов по органам и тканям представлено в табл. 15-1.
Гены коллагена называются соответственно типам коллагена и записываются арабскими цифрами, например COL1 - ген коллагена I типа, COL2 - ген коллагена II типа, COL7 -
ген коллагена VII типа и т.д. К этому символу приписываются буква А (обозначает а-цепь) и арабская цифра (обозначает вид а-цепи). Например, COL1A1 и COL1A2 кодируют, соответственно, α 1 и α 2 -цепи коллагена I типа.
А. ЭТАПЫ СИНТЕЗА И СОЗРЕВАНИЯ КОЛЛАГЕНА
Синтез и созревание коллагена - сложный многоэтапный процесс, начинающийся в клетке, а завершающийся в межклеточном матриксе. Синтез и созревание коллагена включают в себя целый ряд посттрансляционных изменений
Гидроксилирование пролина и лизина с образованием гидроксипролина (Hyp) и гидроксилизина (Hyl);
Гликозилирование гидроксилизина;
Таблица 15-1. Распределение коллагена в тканях и органах

Рис. 15-1. Синтез и созревание коллагена.


Частичный протеолиз - отщепление «сигнального» пептида, а также N- и С-концевых пропептидов;
Образование тройной спирали.
Синтез полипептидных цепей коллагена
Полипептидные цепи коллагена синтезируются на полирибосомах, связанных с мембранами ЭР, в виде более длинных, чем зрелые цепи, предшественников - препро-а-цепей. У этих предшественников имеется гидрофобный «сигнальный» пептид на N-конце, содержащий около 100 аминокислот.
Основная функция сигнального пептида - ориентация синтеза пептидных цепей в полость ЭР. После выполнения этой функции сигнальный пептид сразу же отщепляется. Синтезированная молекула проколлагена содержит дополнительные участки - N- и С-концевые пропептиды, имеющие около 100 и 250 аминокислот, соответственно. В состав пропептидов входят остатки цистеина, которые образуют внутри- и межцепочечные (только в С-пептидах) S-S-связи. Концевые про-пептиды не образуют тройную спираль, а формируют глобулярные домены. Отсутствие N- и С-концевых пептидов в структуре проколлагена нарушает правильное формирование тройной спирали.
Посттрансляционные модификации коллагена
Гидроксилирование пролина и лизина. Роль витамина С
Гидроксилирование пролина и лизина начинается в период трансляции коллагеновой мРНК на рибосомах и продолжается на растущей полипептидной цепи вплоть до её отделения от рибосом. После образования тройной спирали дальнейшее гидроксилирование пролиловых и лизиловых остатков прекращается.
Реакции гидроксилирования катализируют оксигеназы, связанные с мембранами микросом. Пролиловые и лизиловые остатки в Y-положе-нии пептида (Гли-х-у) n подвергаются действию, соответственно, пролил-4-гидроксилазы и лизил-5-гидроксилазы. Пролил-3-гидроксила-за действует на некоторые остатки пролина в Х-положениях. Необходимыми компонентами этой реакции являются а-кетоглутарат, О 2 и витамин С (аскорбиновая кислота). Донором атома кислорода, который присоединяется к С-4 пролина, является молекула О 2 , второй атом О 2 включается в сукцинат, который образуется при декарбоксилировании а-кетоглутарата, а из карбоксильной группы а-кетоглутарата образуется СО 2 (см. схему А на с. 691).
Гидроксилазы пролина и лизина содержат в активном центре атом железа Fe 2+ . Для сохранения атома железа в ферроформе необходим восстанавливающий агент. Роль этого агента выполняет кофермент гидроксилаз - аскорбиновая кислота, которая легко окисляется в дегидроаскорбиновую кислоту. Обратное превращение происходит в ферментативном процессе за счёт восстановленного глутатиона (см. схему Б на с. 691).
Гидроксилирование пролина необходимо для стабилизации тройной спирали коллагена, ОН-группы гидроксипролина (Hyp) участвуют в образовании водородных связей. А гидрок-силирование лизина очень важно для последующего образования ковалентных связей между молекулами коллагена при сборке коллагеновых фибрилл. При цинге - заболевании, вызванном недостатком витамина С, нарушается гид-роксилирование остатков пролина и лизина. В результате этого образуются менее прочные и стабильные коллагеновые волокна, что приводит к большой хрупкости и ломкости кровеносных сосудов с развитием цинги. Клиническая картина цинги характеризуется возникновением множественных точечных кровоизлияний под кожу и слизистые оболочки, кровоточивостью дёсен, выпадением зубов, анемией.
Гликозилирование гидроксилизина
После завершения гидроксилирования при участии специфических гликозилтрансфераз в состав молекулы проколлагена вводятся угле-
водные группы. Чаще всего этими углеводами служат галактоза или дисахарид галактозилглю-коза (рис. 15-2).
Они образуют ковалентную О-гликозидную связь с 5-ОН-группой гидроксилизина. Гли-козилирование гидроксилизина происходит в коллагене, ещё не претерпевшем спирализа-ции, и завершается после образования тройной спирали. Число углеводных единиц в молекуле коллагена зависит от вида ткани. Так, например, в коллагене сухожилий (тип I) это число равно 6, а в коллагене капсулы хрусталика (тип IV) - 110. Роль этих углеводных групп неясна; известно только, что при наследственном заболевании, причиной которого является дефицит лизилгидроксилазы (синдром Элерса-Данло-Ру-сакова, тип VI), содержание гидроксилизина и углеводов в образующемся коллагене снижено; возможно, это является причиной ухудшения механических свойств кожи и связок у людей с этим заболеванием.
Образование проколлагена и его секреция в межклеточное пространство
После гидроксилирования и гликозилирова-ния каждая про-α-цепь соединяется водородными связями с двумя другими про-а-цепями, образуя тройную спираль проколлагена. Эти процессы происходят ещё в просвете ЭР и начинаются после образования межцепочечных дисульфидных мостиков в области С-концевых пропептидов. Из ЭР молекулы проколлагена перемещаются в аппарат Гольджи, включаются

Рис. 15-2. Углеводные компоненты коллагена.
в секреторные пузырьки и секретируются в межклеточное пространство. Образование тропоколлагена. Болезни, связанные с нарушениями этого процесса
В межклеточном матриксе концевые пропеп-тиды коллагенов I, II и III типов отщепляются специфическими проколлагенпептидазами, в результате чего образуются молекулы тропокол-лагена, которые и являются структурной единицей коллагеновых фибрилл. При снижении активности этих ферментов (синдром Элер-са-Данло-Русакова, тип VII) концевые пропеп-тиды проколлагена не отщепляются, вследствие чего нарушается образование тропоколлагена и далее нарушается образование нормальных кол-лагеновых фибрилл. Нити коллагена видны под микроскопом в виде дез-организованных пучков. Клинически это проявляется малым ростом, искривлением позвоночника, привычными вывихами суставов, высокой растяжимостью кожи.
У коллагенов некоторых типов (IV, VIII, X) концевые пропептиды не отщепляются. Это связано с тем, что такие коллагены образуют не фибриллы, а сетеподобные структуры, в формировании которых важную роль играют концевые N- и С-пептиды.
Б. ОСОБЕННОСТИ СТРУКТУРЫ И ФУНКЦИИ РАЗНЫХ ТИПОВ КОЛЛАГЕНОВ
19 типов коллагена подразделяют на несколько классов в зависимости от того, какие структуры они могут образовывать. Эти структуры представлены в табл. 15-2.
Фибриллообразующие (I, II, III, V и XI) типы
95% всего коллагена в организме человека составляют коллагены I, II и III типов, ко-
Таблица 15-2. Классификация коллагенов по видам структур, которые они образуют

торые образуют очень прочные фибриллы. Значительное содержание именно этих типов коллагена объясняется тем, что они являются основными структурными компонентами органов и тканей, которые испытывают постоянную или периодическую механическую нагрузку (кости, сухожилия, хрящи, межпозвоночные диски, кровеносные сосуды), а также участвуют в образовании стромы паренхиматозных органов. Поэтому коллагены I, II и III типов часто называют интерстициальными. К классу фибриллообразующих относят также минорные коллагены V и XI типов.
Структура фибрилл коллагена и их формирование
Основа структурной организации коллаге-новых фибрилл - ступенчато расположенные параллельные ряды молекул тропоколлагена, которые сдвинуты на 1/4 относительно друг друга (рис. 15-3).
На схеме хорошо видно, что молекулы коллагена не связаны между собой «конец в конец», а между ними имеется промежуток в 35-40 нм. Предполагается, что в костной ткани эти промежутки выполняют роль центров минерализации, где откладываются кристаллы фосфата кальция. При электронной микроскопии фиксированные и контрастированные фибриллы коллагена выглядят поперечно исчерченными с периодом 67 нм, который включает одну тёмную и одну светлую полоски. Считают, что такое строение максимально повышает сопротивление всего агрегата растягивающим нагрузкам.
Фибриллы коллагена образуются спонтанно, путём самосборки. Но эти фибриллы ещё не являются зрелыми, так как не обладают достаточной прочностью (известно, что зрелое колла-геновое волокно толщиной в 1 мм выдерживает нагрузку до 10 кг).
Образовавшиеся коллагеновые фибриллы укрепляются внутри- и межцепочечными кова-лентными сшивками (они встречаются только в коллагене и эластине). Эти сшивки образуются следующим образом:
Внеклеточный медьсодержащий фермент лизилоксидаза осуществляет окислительное дезаминирование ε-аминогрупп в некоторых остатках лизина и гидроксилизина с образованием реактивных альдегидов (аллизина

Рис. 15-3. Схема ступенчатого расположения молекул коллагена в коллагеновой фибрилле.
и гидроксиаллизина). Для этих реакций необходимо присутствие витаминов РР и
В 6 (рис. 15-4).
Образовавшиеся реактивные альдегиды участвуют в формировании ковалентных связей между собой, а также с другими остатками лизина или гидроксилизина соседних молекул тропоколлагена, и в результате возникают поперечные «Лиз-Лиз-сшивки», стабилизирующие фибриллы коллагена
Количество поперечных связей в фибриллах коллагена зависит от функции и возраста ткани. Например, между молекулами коллагена ахиллова сухожилия сшивок особенно много, так как для этой структуры важна большая прочность. С возрастом количество поперечных связей в фибриллах коллагена возрастает, что приводит к замедлению скорости его обмена у пожилых и старых людей.
При снижении активности лизилоксидазы, а также при недостатке меди или витаминов РР или В 6 нарушается образование поперечных сшивок и, как следствие, снижаются прочность и упругость коллагеновых волокон. Такие структуры, как кожа, сухожилия, кровеносные сосуды, становятся хрупкими, легко разрываются. Подробнее эти вопросы рассматриваются ниже в подразделе, посвящённом эластину.
Коллагены, ассоциированные с фибриллами
Этот класс объединяет коллагены, которые выполняют очень важную функцию: они ограничивают размер фибрилл, образуемых интерстициальными коллагенами (прежде всего, I и II типов), и участвуют в организации межклеточного матрикса в костях, коже, хрящах, сухожилиях. К этим коллагенам относят коллагены IX, XII, XIV и XVI типов. Коллагены этого класса сами фибрилл не формируют, но непосредственно связаны с фибриллами, которые образуют интерстициальные коллагены. Функционирование таких типов коллагенов можно рассмотреть на примере коллагена IX типа, который в хряще связан с фибриллами коллагена II типа, он присоединяется к ним антипараллельно с периодичностью ~67 нм (рис. 15-6).
Коллаген IX типа состоит из трёх коллагеновых (фибриллярных) доменов (Кол 1 → Кол 3) и четырёх неколлагеновых (глобулярных) доменов (НК 1 → НК 4) (нумерация с С-конца) (рис. 15-7).
Коллаген IX типа связан с фибриллами коллагена II типа поперечными «Лиз-Лиз-мостиками» в области доменов Кол 1 и Кол 2 , а также и НК 1 ,
НК 2 и НК 3 .
НК 4 -домен не связан с фибриллами коллагена II типа; к его особенностям относят наличие большого количества положительно заряженных

Рис. 15-4. Образование поперечных связей в коллагене. А - образование альдольной поперечной сшивки из двух боковых цепей лизина; Б - образование шиффовых оснований из боковых цепей лизина и аллизина.
групп, поэтому к нему могут присоединяться отрицательно заряженные гликозаминогликаны, например, гиалуроновая кислота и хондроитин-сульфат. Эти особенности обеспечивают участие коллагена IX типа в организации межклеточного матрикса в хряще.
Коллагены, образующие сетеподобные структуры
К этому классу относят коллагены IV, VIII, X типов. Особенности строения и функционирования таких белков можно рассмотреть на примере наиболее изученных к настоящему времени коллагенов IV и VIII типов.
Коллаген IV типа является ключевым структурным компонентом базальных мембран, которые представляют собой особую форму межклеточного матрикса. Его секретируют различные типы клеток: эпителиальные, эндотелиальные, мышечные, нервные, жировые. Особенностью коллагена IV типа является то, что повторяющиеся спирализованные участки с последовательностью (Гли-х-у) n часто прерываются короткими неспиральными сегментами. Это, вероятно, увеличивает гибкость коллагена IV типа и способствует образованию на его основе сетчатых структур (рис. 15-8).
Молекулы этого коллагена не могут ассоциироваться латерально с образованием фибрилл, так как N- и С-концевые пропептиды у него не отщепляются. Но именно эти фрагменты участвуют в образовании олигомерных форм коллагена, так как они имеют ряд потенциальных мест связывания (остатки цистеина и лизина). Дисульфидные мостики и поперечные лизиновые связи стабилизируют образующиеся олигомеры. Кроме этого, возможны латеральные взаимодействия спирализованных участков разных молекул с образованием суперспиралей. В базальной мембране из этих компонентов формируется сетчатая структура с гексагональными ячейками размером 170 нм.
Коллагены VIII и X типов относят к так называемым короткоцепочечным коллагенам. Каждая их молекула состоит из короткого коллагенового домена, который составляет ~1/2 длины ин-терстициальных коллагенов, и неколлагеновых фрагментов на N- и С-концах.
Коллаген VIII типа - главный компонент десцеметовых мембран эндотелия роговицы. Молекулы этого коллагена собираются анти-параллельно с образованием тетрамеров, из которых образуются гексагональные решётки, обеспечивающие прозрачность роговицы (рис. 15-9).
Кроме роговицы, коллаген VIII типа присутствует во многих других тканях, но ещё одна его преимущественная локализация - кровеносные

Рис. 15-5. Внутри- и межмолекулярные поперечные связи в коллагене.
сосуды, в которых он в основном находится в мат-риксе под эндотелиальными клетками. Образует ли этот коллаген и здесь гексагональные решётки, неизвестно. Возможно, что в сосудах коллаген VIII типа образует сетевидные структуры, подоб-

Рис. 15-6. Структура коллагеновых фибрилл II типа и ассоциированного с ним коллагена IX типа.

Рис. 15-7. Модель структуры коллагена IX типа.
КОЛ1-КОЛ3 - коллагеновые домены; НК1 - НК4 - неколлагеновые структуры.

Рис. 15-8. Организация коллагена IV типа. А. Тройная спираль мономера коллагена: 7S - N-конец; НК1 - С-конец. Б. Полимеризация коллагена IV типа: 1 - мономер; 2 - димеры, образованные соединением мономеров в области НК1-доменов; 3 - тетраме-ры, образованные соединением мономеров в области 7S-сегментов в параллельном и антипараллельном направлениях; 4 - образование сетчатой структуры из олигомерных форм коллагена IV типа.

Рис. 15-9. Возможный механизм образования гексагональных решёток молекулами коллагена VIII типа.
1 - мономер; 2 - димер; 3 - тетрамер; 4 - гексагональные решётки.
ные тем, которые формирует коллаген IV типа в базальных мембранах.
Коллагены, образующие микрофибриллы
К этому классу относят коллаген VI типа, который является короткоцепочечным белком. Он образует микрофибриллы, которые располагаются между крупными фибриллами интерстициальных коллагенов. Этот коллаген
широко представлен в хрящевом матриксе, но больше всего его содержится в межпозвоночных дисках: в nucleus pulposus он составляет ~20% общего коллагена. Две молекулы этого коллагена соединяются антипараллельно с образованием димера. Из димеров образуются тетрамеры, которые секретируются из клетки, и вне клетки связываются «конец в конец» с образованием микрофибрилл (рис. 15-10).

Рис. 15-10. Организация коллагена VI типа. 1 -
мономер; 2 - димер; 3 - тетрамер, соединённый полностью; 4 - тетрамер, соединённый частично; 5 - микрофибриллы, соединённые «конец в конец».
Функции коллагена VI типа пока полностью не ясны, хотя известно, что его микрофибриллы могут связываться со многими компонентами межклеточного матрикса: фибриллами интерс-тициальных коллагенов, гиалуроновой кислотой, протеогликанами. Молекула этого коллагена содержит многочисленные последовательности Арг-Гли-Асп (RGD), поэтому возможно его участие в клеточной адгезии через присоединение к мембранным адгезивным молекулам, например интегринам α 1 β 1 и α 2 β 1 .
Коллагены, образующие «заякоренные» фибриллы
К этому классу относят коллагены VII и XVII типов, которые называют также коллагенами, связанными с эпителием, так как они обычно находятся в местах соединения эпителия с субэпителиальными слоями.
Коллаген VII типа - основной структурньгй компонент «заякоренных» фибрилл. Каждая молекула этого белка содержит два неколла-геновых домена (НК 1 - у С-конца, НК 2 - у N-конца) и один коллагеновый домен между ними. Из мономеров образуются димеры, при этом молекулы соединяются в области НК 2 -доме-нов антипараллельно по отношению друг к другу. Затем НК 2 -домены отщепляются, и димеры соединяются между собой «бок о бок» с образованием фибрилл (рис. 15-11).
Эти фибриллы играют важную роль в присоединении эпидермиса к дерме, так как одним концом они могут присоединяться к lamina densa, на которой лежит кожный эпителий, а другой их конец проникает в более глубокие субэпи-

Рис. 15-11. Организация коллагена VII типа.
1 - мономер коллагена VII типа, НК1 и НК2 - не-коллагеновые домены у С- и N-конца; 2 - димер коллагена VII типа, молекулы собраны антипараллельно с перекрытиями на N-конце; 3 - димеры коллагена VII типа после удаления НК2-доменов; 4 - фибрилла, образованная димерами коллагена VII типа, соединёнными «бок о бок».
дермальные слои кожи и связывается там со структурами, называемыми «якорные диски».
Коллаген XVII типа представляет собой трансмембранный белок и обычно находится в гемидесмосомах эпидермиса. Предполагают, что этот коллаген взаимодействует с другими молекулами гемидесмосом и таким образом участвует в процессе присоединения эпидермиса к дерме.
В. КАТАБОЛИЗМ КОЛЛАГЕНА
Как и любой белок, коллаген функционирует в организме определённое время. Его относят к медленно обменивающимся белкам; T 1/2 составляет недели или месяцы. Разрушение коллагеновых волокон осуществляется активными формами кислорода и/или ферментативно (гидролитически).
Коллагеназы, особенности их функционирования
Нативный коллаген не гидролизуется обычными пептидгидролазами. Основной фермент
его катаболизма - коллагеназа, которая расщепляет пептидные связи в определённых участках спирализованных областей коллагена. Известны 2 типа коллагеназ.
Тканевая коллагеназа присутствует у человека в различных органах и тканях. В норме она синтезируется клетками соединительной ткани, прежде всего, фибробластами и макрофагами. Тканевая коллагеназа - металлозависимый фермент, который содержит Zn 2+ в активном центре. В настоящее время известно 4 изофор-мы этого фермента. Активность коллагеназы зависит от соотношения в межклеточном мат-риксе её активаторов и ингибиторов. Среди активаторов особую роль играют плазмин, калликреин и катепсин В (см. раздел 14). Тканевая коллагеназа обладает высокой специфичностью, она перерезает тройную спираль коллагена в определённом месте, примерно на 1/4 расстояния от С-конца, между остатками глицина и лейцина (или изолейцина) (см. схему ниже).
Образующиеся фрагменты коллагена растворимы в воде, при температуре тела они спонтанно денатурируются и становятся доступными для действия других протеолитических ферментов. Нарушение катаболизма коллагена ведёт к фиброзу органов и тканей (в основном печени и лёгких). А усиление распада коллагена происходит при аутоиммунных заболеваниях (ревматоидном артрите и системной красной волчанке) в результате избыточного синтеза коллагеназы при иммунном ответе.
Бактериальная коллагеназа синтезируется некоторыми микроорганизмами. Например, Clostridium histolyticum (возбудитель газовой гангрены) выделяет коллагеназу, расщепляющую пептидную цепь коллагена более чем в 200 местах. Этот фермент гидролизует следующую связь -Х-Гли-Про-Умежду звеньями Х и Гли.
Таким образом разрушаются соединительнотканные барьеры в организме человека, что обеспечивает проникновение (или инвазию) этого микроорганизма и способствует возникновению и развитию газовой гангрены. Сам
возбудитель не содержит коллагена и поэтому не подвержен действию коллагеназы.
Применение коллагеназ в медицине
Коллагеназа используется в медицинской практике для лечения ожоговой болезни в хирургии и для лечения гнойных заболеваний глаз в офтальмологии.
Определение гидроксипролина в физиологических жидкостях человека как показатель скорости распада коллагена
В результате распада коллагена в крови и моче появляется свободный гидроксипролин. Большая часть этой аминокислоты катаболи-зируется под действием фермента гидроксипро-лин-оксидазы, а часть её выводится с мочой, и поэтому гидроксипролин является маркёрной аминокислотой, по которой судят о скорости распада коллагена.
При некоторых заболеваниях, связанных с поражением соединительной ткани, экскреция
гидроксипролина увеличивается вследствие ускоренного распада коллагена. Это наблюдается при болезни Педжета, гиперпаратиреозе, коллагенозах, некоторых инфекционных заболеваниях. При нарушении катаболизма гидрокси-пролина, причиной которого обычно выступает дефект фермента гидроксипролиноксидазы, выделение гидроксипролина может превышать 1 г/сут.
Особенности обмена коллагена
У молодых людей обмен коллагена протекает интенсивно, с возрастом (и особенно в старости) заметно снижается, так как у пожилых и старых людей увеличивается количество поперечных сшивок, что затрудняет доступность коллагена для действия коллагеназы. Поэтому, если у молодых людей в возрасте 10-20 лет содержание гидроксипролина в моче может достигать 200 мг/сут, то с возрастом экскреция гидроксипро-лина снижается до 15-20 мг/сут.
В некоторых ситуациях синтез коллагена заметно увеличивается. Например, фибробласты мигрируют в заживающую рану и начинают активно синтезировать в этой области основные компоненты межклеточного матрикса. Результат этих процессов - образование на месте раны соединительнотканного рубца, содержащего большое количество хаотично расположенных фибрилл коллагена. Сходным образом происходит замещение погибающих клеток соединительной тканью в печени при циррозе, в стенках артерий при атеросклерозе, в мышцах при их дистрофии.
Г. РЕГУЛЯЦИЯ ОБМЕНА КОЛЛАГЕНА
Синтез коллагена регулируется разными способами. Прежде всего, сам коллаген и N-пропептиды после своего отщепления тормозят трансляцию коллагена по принципу отрицательной обратной связи. Аскорбиновая кислота стимулирует синтез коллагена и протеогликанов, а также пролиферацию фибробластов.
Особую роль в регуляции синтеза коллагена играют гормоны. Глюкокортикоиды тормозят синтез коллагена, во-первых, путём снижения уровня мРНК проколлагена, а во-вторых - ингибированием активности ферментов пролил- и лизилгидроксилазы. Недостаточное гидроксилирование остатков пролина и лизина
повышает чувствительность коллагена к действию коллагеназы и неспецифических протеаз. Макроскопически угнетающее действие глюко-кортикоидов на синтез коллагена проявляется уменьшением толщины дермы, а также атрофией кожи в местах продолжительного парентерального введения этих гормонов.
На синтез коллагена влияют также половые гормоны, рецепторы к которым обнаружены не только в строме половых органов, но и в фибробластах других органов и тканей. Обмен коллагена в матке находится под контролем половых гормонов. Синтез коллагена кожи зависит от содержания эстрогенов, что подтверждает тот факт, что у женщин в менопаузе снижается содержание коллагена в дерме.
Д. ЗАБОЛЕВАНИЯ, СВЯЗАННЫЕ С НАРУШЕНИЕМ СИНТЕЗА И СОЗРЕВАНИЯ
КОЛЛАГЕНА
Существует ряд заболеваний, связанных с нарушением структуры или синтеза коллагена. Основная причина - мутации в генах коллагена, которые широко представлены в разных хромосомах. Они очень большие, имеют много коротких экзонов, между которыми располагаются большие интроны.
Так как около 50% всех коллагеновых белков содержится в тканях скелета, около 40% - в коже и 10% - в строме внутренних органов, клиническая картина заболеваний, вызванных дефектами синтеза и созревания коллагена, будет крайне полиморфной. При многих заболеваниях наблюдают не только костно-суставную патологию или изменения со стороны кожи, но и ярко выраженные висцеральные проявления (поражения кишечника, почек, лёгких, сердца, сосудов).
К настоящему времени описано много наследственных заболеваний, причинами которых являются дефекты коллагенов разных типов (см. ниже табл. 15-3).
ii. эластин
Эластин - основной белок эластических волокон, которые в больших количествах содержатся в межклеточном веществе таких тканей, как кожа, стенки кровеносных сосудов, связки, лёгкие. Эти ткани обладают очень важными
свойствами: они могут растягиваться в несколько раз по сравнению с исходной длиной, сохраняя при этом высокую прочность на разрыв, и возвращаться в первоначальное состояние после снятия нагрузки. Резиноподобные свойства названных тканей обеспечиваются особенностями состава и строения эластина - гликопротеина с молекулярной массой 70 кД.
А. СТРУКТУРА ЭЛАСТИНА
1. Аминокислотный состав и особенности конформации эластина описаны в 1-м разделе учебника.
Значение десмозина и лизиннорлейцина
В межклеточном пространстве молекулы эластина образуют волокна и слои, в которых отдельные пептидные цепи связаны множеством жёстких поперечных сшивок в разветвлённую сеть. В образовании этих сшивок участвуют остатки лизина двух, трёх или четырёх пептидных цепей. Структуры, образующиеся при этом, называются десмозинами (десмозин или изодесмозин). Предполагают, что эти гетероциклические соединения формируются следующим образом: вначале 3 остатка лизина окисляются до соответствующих ε-альдегидов, а затем происходит их соединение с четвёртым остатком лизина с образованием замещённого пиридинового кольца. Окисление остатков лизина в ε-альдегиды осуществляется медьзависимой ли-зилоксидазой, активность которой зависит также от наличия пиридоксина (см. подразд. I, Б).

Кроме десмозинов, в образовании поперечных сшивок может участвовать лизиннорлейцин, который образуется двумя остатками лизина.

Наличие ковалентных сшивок между пептидными цепочками с неупорядоченной, случайной конформацией позволяет всей сети волокон эластина растягиваться и сжиматься в разных направлениях, придавая соответствующим тканям свойство эластичности (рис. 15-12).
Следует отметить, что эластин синтезируется как растворимый мономер, который называется «тропоэластин». После образования поперечных сшивок эластин приобретает свою конечную внеклеточную форму, которая характеризуется нерастворимостью, высокой стабильностью и очень низкой скоростью обмена.
Нарушения структуры эластина и их последствия
При снижении образования десмозинов (или их отсутствии) поперечные сшивки образуются в недостаточном количестве или не образуются вообще. Вследствие этого у эластических тканей снижается предел прочности на разрыв и появляются такие нарушения, как истончён-ность, вялость, растяжимость, т.е. утрачиваются их резиноподобные свойства. Клинически такие нарушения могут проявляться кардиоваску-лярными изменениями (аневризмы и разрывы аорты, дефекты клапанов сердца), частыми пневмониями и эмфиземой лёгких.
Причины нарушений структуры эластина
Снижение активности лизилоксидазы, вызванное дефицитом меди или пиридок-сина;
Дефицит лизилоксидазы при наследственных заболеваниях;
Синдром Менкеса - нарушение всасывания меди.
Б. КАТАБОЛИЗМ ЭЛАСТИНА Переваривание эластина
Нативный эластин, содержащийся в пище, не гидролизуется трипсином и химотрипсином, но медленно расщепляется пепсином при рН 2,0. Эластаза поджелудочной железы гидролизует
Таблица 15-3. Заболевания, связанные с нарушением синтеза и созревания коллагена

Окончание таблицы 15-3.

Рис. 15-12. Молекулы эластина связаны ковалентными сшивками в обширную сеть.
эластин после выраженного лаг-периода. Это эндопептидаза, которая преимущественно расщепляет связи, образованные карбоксильными группами алифатических аминокислот.
Разрушение эластина
Катаболизм эластина происходит при участии эластазы нейтрофилов. Это очень активная протеаза, которая выделяется во внеклеточное пространство нейтрофилами и разрушает эластин и другие структурные белки. Особое значение это имеет в лёгких. Поскольку лёгочная ткань не регенерирует, разрушение эластина в альвеолярных стенках ведёт к потере эластичных свойств, разрушению альвеол и развитию
эмфиземы лёгких (растяжение лёгких воздухом или образовавшимся в тканях газом).
В норме этого не происходит, так как эласта-зу нейтрофилов и другие протеазы ингибирует белок, называемый α 1 -антитрипсином (α 1 -АТ). Основное количество α 1 -АТ синтезируется печенью и находится в крови. В лёгких α 1 -АТ синтезируется альвеолярными макрофагами, что и обеспечивает защиту альвеол от действия эла-стазы (рис. 15-13). При дефиците α 1 -АТ, который может быть следствием различных мутаций в гене этого белка, повышается риск развития эмфиземы лёгких. В настоящее время это состояние поддаётся профилактике и лечению еженедельным внутривенным введением α 1 -АТ.

Рис. 15-13. Разрушение лёгочных альвеол эластазой нейтрофилов.
iii. гликозаминогликаны и протеогликаны
Гликозаминогликаны - линейные отрицательно заряженные гетерополисахариды. Раньше их называли мукополисахаридами, так как они обнаруживались в слизистых секретах (мукоза) и придавали этим секретам вязкие, смазочные свойства. Эти свойства обусловлены тем, что гликозаминогликаны могут связывать большие количества воды, в результате чего межклеточное вещество приобретает желеобразный характер.
Протеогликаны - высокомолекулярные соединения, состоящие из белка (5-10%) и гли-козаминогликанов (90-95%). Они образуют основное вещество межклеточного матрикса соединительной ткани и могут составлять до 30% сухой массы ткани.
Белки в протеогликанах представлены одной полипептидной цепью разной молекулярной массы. Полисахаридные компоненты у разных протеогликанов разные. Протеогликаны отличаются от большой группы белков, которые называют гликопротеинами. Эти белки тоже содержат олигосахаридные цепи разной длины, ковалентно присоединённые к полипептидной основе. Углеводный компонент гликопротеинов гораздо меньше по массе, чем у протеогликанов,
и составляет не более 40% от общей массы. Гли-копротеины выполняют в организме человека разные функции и присутствуют во всех классах белков - ферментах, гормонах, транспортных, структурных белках и др. Представители гликопротеинов - коллаген и эластин, иммуноглобулины, ангиотензиноген, трансферрин, церулоплазмин, внутренний фактор Касла, тиреотропный гормон.
Гликозаминогликаны и протеогликаны, являясь обязательными компонентами межклеточного матрикса, играют важную роль в межклеточных взаимодействиях, формировании и поддержании формы клеток и органов, образовании каркаса при формировании тканей.
Благодаря особенностям своей структуры и физико-химическим свойствам, протеогликаны и гликозаминогликаны могут выполнять в организме человека следующие функции:
Они являются структурными компонентами межклеточного матрикса;
Протеогликаны и гликозаминогликаны специфически взаимодействуют с коллагеном, эластином, фибронектином, ламинином и другими белками межклеточного матрикса;
Все протеогликаны и гликозаминогликаны, являясь полианионами, могут присоединять, кроме воды, большие количества катионов (Na + , K + , Ca 2+) и таким образом участво-
вать в формировании тургора различных тканей;
Протеогликаны и гликозаминогликаны играют роль молекулярного сита в межклеточном матриксе, они препятствуют распространению патогенных микроорганизмов;
Гиалуроновая кислота и протеогликаны выполняют рессорную функцию в суставных хрящах;
Гепарансульфатсодержащие протеогликаны способствуют созданию фильтрационного барьера в почках;
Кератансульфаты и дерматансульфаты обеспечивают прозрачность роговицы;
Гепарин - антикоагулянт;
Гепарансульфаты - компоненты плазматических мембран клеток, где они могут функционировать как рецепторы и участвовать в клеточной адгезии и межклеточных взаимодействиях. Они также выступают компонентами синаптических и других пузырьков.
А. СТРОЕНИЕ И КЛАССЫ ГЛИКОЗАМИНОГЛИКАНОВ
Гликозаминогликаны представляют собой длинные неразветвлённые цепи гетерополи-
сахаридов. Они построены из повторяющихся дисахаридных единиц. Одним мономером этого дисахарида является гексуроновая кислота (D-глюкуроновая кислота или L-идуроновая), вторым мономером - производное аминосахара (глюкоз- или галактозамина). NH 2 -группа ами-носахаров обычно ацетилирована, что приводит к исчезновению присущего им положительного заряда. Кроме гиалуроновой кислоты, все гли-козаминогликаны содержат сульфатные группы в виде О-эфиров или N-сульфата.
В настоящее время известна структура шести основных классов гликозаминогликанов, которые представлены в табл. 15-4.
Гиалуроновая кислота находится во многих органах и тканях. В хряще она связана с белком и участвует в образовании протеогликановых агрегатов, в некоторых органах (стекловидное тело глаза, пупочный канатик, суставная жидкость) встречается и в свободном виде. Предполагается, что в суставной жидкости гиалуроновая кислота выполняет роль смазочного вещества, уменьшая трение между суставными поверхностями.
Повторяющаяся дисахаридная единица в гиалуроновой кислоте имеет следующую структуру:

Гиалуроновая кислота содержит несколько тысяч дисахаридных единиц, молекулярная масса её достигает 10 5 -10 7 Д.
Хондроитинсульфаты - самые распространённые гликозаминогликаны в организме человека; они содержатся в хряще, коже, сухожилиях, связках, артериях, роговице глаза. Хондроитин-сульфаты являются важным составным компонентом агрекана - основного протеогликана хрящевого матрикса. В организме человека встречаются 2 вида хондроитинсульфатов: хон-дроитин-4-сульфат и хондроитин-6-сульфат. Они построены одинаковым образом, отличие касается только положения сульфатной группы в молекуле N-ацетилгалактозамина (см. схему А).
Одна полисахаридная цепь хондроитинсуль-фата содержит около 40 повторяющихся диса-харидных единиц и имеет молекулярную массу 10 4 -10 6 Д.
Кератансульфаты - наиболее гетерогенные гликозаминогликаны; отличаются друг от друга по суммарному содержанию углеводов и распределению в разных тканях. Кератансульфат I находится в роговице глаза и содержит кроме повторяющейся дисахаридной единицы L-фу-козу, D-маннозу и сиаловую кислоту. Кера-тансульфат II был обнаружен в хрящевой ткани, костях, межпозвоночных дисках. В его состав помимо сахаров дисахаридной единицы входят N-ацетилгалактозамин, L-фукоза, D-манноза
Таблица 15-4. Структура различных классов гликозаминогликанов

1 В состав дисахаридной единицы может входить D-глюкуроновая кислота.
2 Может содержать N-сульфопроизводное глюкозамина вместо N-ацетилглюкозамина и различное количество идуроновой и глюкуроновой кислот.


и сиаловая кислота. Кератансульфат II входит в состав агрекана и некоторых малых проте-огликанов хрящевого матрикса. В отличие от других гликозаминогликанов, кератансульфаты вместо гексуроновой кислоты содержат остаток галактозы (см. схему Б выше).
Молекулярная масса одной цепи кератансуль-фата колеблется от 4х10 3 до 20х10 3 Д.
Дерматансульфат широко распространён в тканях животных, особенно он характерен для кожи, кровеносных сосудов, сердечных клапанов.
В составе малых протеогликанов (бигликана и декорина) дерматансульфат содержится в межклеточном веществе хрящей, межпозвоночных дисков, менисков. Повторяющаяся дисахаридная единица дерматансульфата имеет следующую структуру (см. схему А).
Молекулярная масса одной цепи дерма-тансульфата колеблется от 15х10 3 до 40х10 3 Д.
Гепарин - важный компонент противосвёр-тывающей системы крови (его применяют как антикоагулянт при лечении тромбозов). Он синтезируется тучными клетками и находится в гранулах внутри этих клеток. Наибольшие количества гепарина обнаруживаются в лёгких, печени и коже. Дисахаридная единица гепарина похожа на дисахаридную единицу гепа-рансульфата. Отличие этих гликозаминоглика-нов заключается в том, что в гепарине больше N-сульфатных групп, а в гепарансульфате больше N-ацетильных групп. Молекулярная масса гепарина колеблется от 6х10 3 до 25х10 3 Д (см. схему Б).


Гепарансульфат находится во многих органах и тканях. Он входит в состав протеогликанов базальных мембран. Гепарансульфат является постоянным компонентом клеточной поверхности. Структура дисахаридной единицы гепа-рансульфата такая же, как у гепарина. Молекулярная масса цепи гепарансульфата колеблется от 5х10 3 до 12х10 3 Д.
Б. СИНТЕЗ И РАЗРУШЕНИЕ ГЛИКОЗАМИНОГЛИКАНОВ
Метаболизм гликозаминогликанов зависит от соотношения скорости их синтеза и распада.
Синтез гликозаминогликанов
Полисахаридные цепи гликозаминогликанов практически всегда связаны с белком, который называется ко"ровым, или сердцевинным. Присоединение полисахарида к белку осуществляется через связующую область, в состав которой чаще всего входит трисахарид галактоза-галактоза-ксилоза (рис. 15-14).
Олигосахариды связующей области присоединяются к кóровому белку ковалентными связями 3 типов:
1. О-гликозидной связью между серином и ксилозой;
2. О-гликозидной связью между серином или треонином и N-ацетилгалактозамином;
3. N-гликозиламиновой связью между амид-ным азотом аспарагина и N-ацетилглюко-замином.
Полисахаридные цепи гликозаминоглика-нов синтезируются путём последовательного присоединения моносахаридов. Донорами моносахаридов обычно являются соответствующие нуклеотид-сахара. Реакции синтеза гликозамино-гликанов катализируют ферменты семейства трансфераз, обладающие абсолютной субстратной специфичностью. Эти трансферазы локализованы на мембранах аппарата Гольджи. Сюда по каналам ЭР поступает коровый белок, синтезированный на полирибосомах, к которому присоединяются моносахариды связующей области и затем наращивается вся полисахаридная цепь. Сульфатирование углеводной части происходит здесь с помощью сульфотрансферазы, донором сульфатной группы выступает ФАФС (см. раздел 12).
Аминосахара синтезируются из глюкозы; в соединительной ткани ~20% глюкозы используется таким образом. Непосредственным предшественником N-ацетилглюкозамина, N-аце-тилгалактозамина и сиаловой кислоты является фруктозо-6-фосфат. Источником NH 2 -группы в этих сахарах служит глутамин. Аминосахар далее ацетилируется с помощью ацетил-КоА. Активированными формами этих аминосахаров служат их УДФ-производные (схема на след. стр., рис. 15-15).
Источниками глюкуроновой кислоты в организме человека могут быть пища, внутриклеточное лизосомальное разрушение гликозами-ногликанов и синтез глюкуроновой кислоты. Активированная форма глюкуроновой кислоты

Рис. 15-14. Связующая область гликозаминогликанов.

(УДФ-глюкуронат) образуется при окислении УДФ-глюкозы (см. схему ниже).
L-идуроновая кислота образуется после включения D-глюкуроновой кислоты в углеводную цепь в результате реакции эпимеризации.
На синтез гликозаминогликанов влияют глю-кокортикоиды: они тормозят синтез гиалуроно-

Рис. 15-15. Схема синтеза аминосахаров.

вой кислоты и сульфатированньгх гликозаминогликанов. Показано также тормозящее действие половых гормонов на синтез сульфатированных гликозаминогликанов в органах-мишенях.
Разрушение гликозаминогликанов
Гликозаминогликаны отличаются высокой скоростью обмена: полупериод жизни (Т 1/2) многих из них составляет от 3 до 10 дней (только для кератансульфата Т 1/2 =120 дней). Разрушение полисахаридных цепей осуществляется экзо- и эндогликозидазами и сульфатазами, к которым относят гиалуронидазу, глюкуронидазу, галак-тозидазу, идуронидазу и др. Из внеклеточного пространства гликозаминогликаны поступают в клетку по механизму эндоцитоза и заключаются в эндоцитозные пузырьки, которые затем сливаются с лизосомами. Лизосомальные гидролазы обеспечивают постепенное полное расщепление гликозаминогликанов до мономеров.
Мукополисахаридозы - наследственные тяжёлые заболевания, проявляющиеся значительными нарушениями в умственном развитии детей, поражениями сосудов, помутнением роговицы, деформациями скелета, уменьшением продолжительности жизни. В основе мукопо-лисахаридозов лежат наследственные дефекты каких-либо гидролаз, участвующих в катаболизме гликозамино-гликанов. Эти заболевания характеризуются избыточным накоплением гликозаминогликанов в тканях, приводящим к деформации скелета и увеличению органов, содержащих большие количества внеклеточного матрикса. Обычно поражаются ткани, в которых
Таблица 15-5. Типы мукополисахаридозов
в норме синтезируются наибольшие количества гликозаминогликанов. В лизосомах при этом накапливаются не полностью разрушенные гликозаминогликаны, а с мочой выделяются их олигосахаридные фрагменты. Известно несколько типов мукополисахаридозов, вызванных дефектами разных ферментов гидролиза глико-заминогликанов. Основные типы мукополиса-харидозов приведены в табл. 15-5.
Для постановки диагноза конкретного заболевания обычно определяют активность лизосомальных гидролаз. Так как эти болезни в настоящее время не поддаются лечению, необходимо проводить пренатальную диагностику при подозрении на носительство дефектных генов.
В. СТРОЕНИЕ И ВИДЫ ПРОТЕОГЛИКАНОВ
В межклеточном матриксе присутствуют разные протеогликаны. Среди них есть очень крупные - например агрекан и версикан. Кроме них, в межклеточном матриксе имеется целый набор так называемых малых протеогликанов, которые широко распространены в разных видах соединительной ткани и выполняют там самые разнообразные функции.
Основной протеогликан хрящевого матрикса называется агрекан, он составляет 10% по весу исходной ткани и 25% сухого веса хрящевого мат-рикса. Это очень большая молекула, в которой к одной полипептидной цепи присоединены до 100 цепей хондроитинсульфатов и около 30 цепей кератансульфатов. По форме молекула агрекана напоминает бутылочный «ёршик» (рис. 15-16).


Рис. 15-16. Строение агрекана. ГК - гиалуроновая кислота;
1 - хондроитинсульфат; 2 - кератансульфат; 3 - сердцевинный белок. В центре молекулы находится сердцевинный белок (молекулярная масса ~220 кД), имеющий три глобулярных домена: G 1 , G 2 , G 3 , выполняющих разные функции. N-концевой домен G 1 обеспечивает связывание агрекана с гиалуроновой кислотой и низкомолекулярным связывающим белком; функция домена G 2 пока неизвестна; С-концевой домен G 3 обеспечивает присоединение агрекана к другим молекулам межклеточного матрикса и, возможно, участвует в межклеточных взаимодействиях. Между доменами G 2 и G 3 находятся области, в которых к белку присоединяются кератансульфаты и хондроитинсуль-фаты. В этих областях в коỷровом белке имеются пептидные участки, состоящие из 6 и 19 аминокислотных остатков, которые повторяются от 10 до 20 раз.
В хрящевой ткани молекулы агрекана собираются в агрегаты с гиалуроновой кислотой и небольшим связывающим белком. Оба компонента присоединяются к агрекану нековалентными связями в области домена G 1 . Домен G 1 взаимодействует примерно с пятью дисахаридными единицами гиалуроновой кислоты, далее этот
комплекс стабилизируется связывающим белком; домен G 1 и связывающий белок вместе занимают 25 дисахаридных единиц гиалуроновой кислоты. Конечный агрегат с молекулярной массой более 200х10 6 Д состоит из одной молекулы гиалуроновой кислоты и ~100 молекул агрекана (и такого же количества связывающего белка). Координация сборки этих агрегатов является центральной функцией хондроцитов. Агрекан и связывающий белок продуцируются этими клетками в необходимых количествах. Эти компоненты могут взаимодействовать друг с другом внутри клетки, но процесс агрегации полностью завершается в межклеточном матриксе. Показано, что гиалуроновая кислота образуется на поверхности хондроцитов специфической синтетазой и «выталкивается» в межклеточное пространство, чтобы связаться с агреканом и связывающим белком. Созревание функционально активного тройного комплекса составляет около 24 ч.
Катаболизм агрекана изучен в настоящее время недостаточно. Имеются данные о наличии в хрящевом межклеточном матриксе фермента агреканазы. Местом действия этого фермента является интерглобулярная область между доменами G 1 и G 2 . Кроме того, в зоне присоединения цепей хондроитинсульфата в коровом белке имеются ещё 3 места протеолитического расщепления агрекана. Конечный продукт расщепления агрекана представляет собой комплекс домена G 1 , связывающего белка и гиалуроновой кислоты. Он поступает в хондроцит по механизму эндоцитоза и подвергается расщеплению лизосомальными гидроксилазами.
Малые протеогликаны
Малые протеогликаны - протеогликаны с низкой молекулярной массой. Они содержатся в хрящах, сухожилиях, связках, менисках, коже и других видах соединительной ткани.
Эти протеогликаны имеют небольшой ко"ровый белок, к которому присоединены одна или две цепи гликозаминогликанов. Наиболее изучены декорин, бигликан, фибромодулин, люмикан, перлекан.
Кóровые белки бигликана и декорина похожи по размерам и структуре (молекулярная масса 36 000 и 38 000 Д, соответственно). Они имеют несколько тандемных повторов, богатых лейцином, которые образуют α-спирали или β-структуры. На N- и С-концах этих бел-
ков имеются домены, содержащие S-S-связи. Кóровые белки значительно различаются по первичной структуре в N-концевых областях, что определяет различия в присоединении гли-козамино-гликанов. Бигликан содержит серин в положениях 5 и 11, что обеспечивает присоединение двух полисахаридных цепей. Декорин содержит один серин в положении 4, поэтому к нему присоединяется одна полисахаридная цепь. У этих протеогликанов полисахаридные цепи представлены дерматансульфатом с молекулярной массой ~30 000 Д (рис. 15-17).
Ко"ровый белок фибромодулина (молекулярная масса ~40 000 Д) тоже имеет области тандемных повторов, богатые лейцином, но его N-концевая область отличается тем, что не содержит серина, а имеет несколько сульфатированных остатков тирозина, поэтому одна или две цепи кератансуль-

фата присоединяются к к óровому белку фибро-модулина не в N-концевой, а в области, богатой лейцином, через NH 2 -группу аспарагина.
Малые протеогликаны являются мультифунк-циональными макромолекулами. Они могут связываться с другими компонентами соединительной ткани и оказывать влияние на их строение и функции. Например, декорин и фибромодулин присоединяются к фибриллам коллагена II типа и ограничивают их диаметр (т.е. препятствуют образованию толстых фибрилл). Декорин и биг-ликан, присоединяясь к фибронектину, подавляют клеточную адгезию, а присоединяясь к фактору роста опухолей β, снижают его митогенную активность. Кроме этого, имеется большое количество данных о том, что малые протеогликаны играют важную регуляторную роль в процессах развития и восстановления соединительной ткани.
Протеогликаны базальных мембран
Протеогликаны базальных мембран отличаются значительной гетерогенностью. Это преимущественно гепарансульфатсодержа-щие протеогликаны (ГСПГ), представленные двумя разновидностями: высокой и низкой плотности (рис. 15-18).

Рис. 15-18. Гепарансульфатсодержащие протеогликаны низкой (А) и высокой (Б) плотности. Гепарансуль-фатсодержащие протеогликаны высокой плотности имеют звёздообразную форму и состоят из четырёх коротких гепарансульфатных цепей, связанных с небольшим белковым ядром. Гепарансульфатсодержа-щие протеогликаны низкой плотности имеют большое многодоменное белковое ядро, представленное одной полипептидной цепью. К одному из полюсов ядра прикреплены три длинные гепарансульфатные цепи.
iv. специализированные белки межклеточного матрикса
Белки межклеточного матрикса выполняют различные функции, но их можно разделить на две большие группы по одному весьма важному признаку: 1) белки, обладающие адгезивными свойствами; 2) белки, подавляющие адгезию клеток.
А. АДГЕЗИВНЫЕ БЕЛКИ
К первой группе белков с выраженными адгезивными свойствами относят фибронектин, ламинин, нидоген, фибриллярные коллагены и коллаген IV типа; их относят к белкам «зрелой» соединительной ткани.
Фибронектин
Фибронектин - один из ключевых белков межклеточного матрикса, неколлагеновый структурный гликопротеин, синтезируемый и выделяемый в межклеточное пространство многими клетками. Он построен из двух идентичных полипептидных цепей, соединённых дисульфидными мостиками у своих С-концов (рис. 15-19).
Полипептидная цепь фибронектина содержит 7-8 доменов, на каждом из которых расположены специфические центры для связывания разных веществ. Фибронектин может связывать коллаген, протеогликаны, гиалуроновую кислоту, углеводы плазматических мембран, гепарин, фермент трансглутаминазу. Благодаря

Рис. 15-19. Строение фибронектина.
своей структуре фибронектин может выполнять интегрирующую роль в организации межклеточного вещества, а также способствовать адгезии клеток.
Существует несколько форм фибронектина, которые синтезируются разными клетками. Растворимый, или плазменный, фибронектин синтезируется гепатоцитами. Нерастворимый, или тканевый фибронектин синтезируется в основном фибробластами или эндотелиоцитами, глиоцитами и эпителиальными клетками.
Обе формы фибронектина вовлекаются в разнообразные процессы: способствуют адгезии и распространению эпителиальных и мезенхи-мальных клеток, стимулируют пролиферацию и миграцию эмбриональных и опухолевых клеток, контролируют дифференцировку и поддержание цитоскелета клеток, активно участвуют в воспалительных и репаративных процессах. Это связано с тем, что каждая субъединица фибронектина содержит последовательность Арг-Гли-Асп (RGD), с помощью которой он может присоединяться к клеточным рецепторам (интегринам). Эти рецепторы опосредованно взаимодействуют с актиновыми микрофиламентами, которые находятся в цитозоле. В этом процессе участвуют так называемые белки прикрепления (от англ. attach - прикреплять proteins): талин, винкулин, α-актинин (рис. 15-20).
С помощью таких белок-белковых взаимодействий информация может передаваться из межклеточного матрикса внутрь клетки, а также в обратном направлении - из клетки наружу, таким образом влияя на протекающие в клетке процессы.
Известно также, что фибронектин участвует в миграции клеток, которые могут присоединяться к его RGD-участкам, и, таким образом, фибронектин как бы помогает им перемещаться в межклеточном матриксе.
В межклеточном матриксе, окружающем трансформированные (или опухолевые) клетки, количество фибронектина заметно снижено, что может быть одной из причин появления метастазов.
Ламинин - наиболее распространённый неколлагеновый гликопротеин базальных мембран. Он состоит из трёх полипептидных цепей: А, В 1 и В 2 . Молекула ламинина имеет крестообразную форму с тремя одноцепо-чечными ветвями и одной трёхцепочечной ветвью (рис. 15-21). Каждая цепь ламинина

Рис. 15-20. Схема взаимодействия фибронектина интегрином.
содержит несколько глобулярных и стержне-видных доменов, на которых имеются специфические центры связывания для различных веществ. Ламинин взаимодействует со всеми структурными компонентами базальных мембран, включая коллаген IV типа, нидоген, фибронектин, ГСПГ. Кроме того, молекула ламинина имеет несколько центров связывания с клетками. Главные функции ламинина определяются его способностью связывать клетки и модулировать клеточное поведение. Он может влиять на рост, морфологию, дифференцировку и подвижность клеток.
Ламинин выполняет роль адгезивного белка для различных эпителиальных и мезенхималь-ных клеток.
Нидоген - сульфатированный гликопротеин базальных мембран, образует с ламинином плотный, нековалентно связанный комплекс; сила связывания нидогена с коллагеном IV типа гораздо меньше, чем с ламинином. Этот белок представлен одной полипептидной цепью, содержащей три глобулярных домена (рис. 15-21). Один из доменов нидогена имеет центр связывания ламинина, в области другого домена находится центр связывания коллагена IV типа.

Рис. 15-21. Строение комплекса ламинин-нидоген.
Таким образом, нидоген может выступать в качестве одного из связывающих мостов между различными компонентами межклеточного матрикса и участвовать в образовании тройных комплексов ламинин-нидоген-коллаген. Кроме этого, нидоген содержит RGD-последователь-ность и поэтому может присоединяться к клеточной поверхности.
Б. АНТИАДГЕЗИВНЫЕ БЕЛКИ
Ко второй группе белков, обладающих антиадгезивными свойствами, относят такие гликопро-теины, как остеонектин, тенасцин и тромбоспондин. Эти белки появляются и играют заметную роль в эмбриогенезе и морфогенезе, развитии клеточного ответа на повреждение. Их концентрация в матриксе повышается при некоторых опухолевых заболеваниях.
Остеонектин (синонимы: ВМ-40, SPARC, от англ. secreted protein acidic and rich in cysteine) состоит из 4 доменов, к 2 из которых могут присоединяться ионы Са 2+ . Остеонектин - кислый
белок, богатый цистеином. Показано, что он может ингибировать G 1 -S"-фазу роста эндоте-лиальных клеток.
Тенасцин (антиген мышечных сухожилий) - олигомерный гликопротеин, состоящий, подобно фибронектину, из 2 субъединиц, соединённых ди-сульфидной связью. Эту большую молекулу, похожую на осьминога, называют ещё «гексабрахион», так как она имеет 6 «рук», отходящих радиально от одного участка. Благодаря такому строению, тенасцин может взаимодействовать с большим количеством лигандов, к которым относят различные молекулы межклеточного матрикса.
Тенасцин обладает как адгезивными, так и антиадгезивными свойствами, синтезируется в различных тканях эмбриона (наиболее интенсивно - в зонах эпителиально-мезинхимальных контактов и в развивающейся нервной ткани). В зрелых тканях небольшие количества тенасци-на находятся в сухожилиях и хрящах, его синтез увеличивается в заживающих ранах.
Тромбоспондин, как и другие белки межклеточного матрикса, может взаимодействовать со
многими лигандами: коллагеном, фибронекти-ном, ламинином, протеогликанами, ионами Са 2+ и др. В клетках роговицы глаза и тромбоцитах тромбоспондин проявляет адгезивные свойства, а в клетках эндотелия и фибробластах он функционирует как антиадгезивный белок.
Таким образом, функции этих белков определяются их локализацией и окружением.
v. структурная организация межклеточного матрикса
Как уже говорилось, межклеточный матрикс представляет собой супрамолекулярный комплекс, образованный сложной сетью связанных между собой макромолекул. В организме человека межклеточный матрикс формирует такие высокоспециализированные структуры, как хрящ, сухожилия, базальные мембраны, а также (при вторичном отложении фосфата кальция) кости и зубы.
Эти структуры различаются между собой как по молекулярному составу, так и по способам организации основных компонентов (белков и полисахаридов) в различных формах межклеточного матрикса.
А. МЕЖКЛЕТОЧНЫЙ МАТРИКС КОСТНОЙ И ЗУБНОЙ ТКАНИ
Костная и зубная ткань - специализированный тип соединительной ткани. Эти ткани выполняют в организме человека следующие важные функции:
Из костей образуется скелет организма;
Кости защищают и поддерживают внутренние органы;
Кости служат местом депонирования кальция и неорганического фосфата;
Костный мозг входит в состав кроветворной и иммунной систем;
Зубы как часть жевательного аппарата входят в состав пищеварительной системы;
Зубы - часть речевого аппарата человека. Замечательным свойством костей является
сочетание в них таких качеств, как высокая прочность на разрыв с очень лёгким весом. Костная и зубная ткань отличаются высокой минерализацией (или кальцификацией) межклеточного матрикса и содержат по массе ~50%
неорганических соединений, 25% органических компонентов и 25% воды.
Неорганическая часть
В состав костей входит 99% всего кальция организма, 87% фосфора, ~60% магния и ~25% натрия. Кальций в костях находится в форме минерала гидроксиапатита, примерный состав которого Ca 10 (PO 4) 6 (OH) 2 . Гидроксиапатит образует кристаллы, имеющие обычно размер 20x5x1,5 нм. В костной ткани содержится много микроэлементов, таких как медь, стронций, барий, цинк, фтор и др., которые играют важную роль в обмене веществ в организме. Минеральная часть костей включает также карбонаты, гидроксиды и цитраты.
Минеральный состав зуба различен в разных его частях. Твёрдые части зуба (эмаль, дентин и цемент) содержат от 70% (цемент и дентин) до 96-97% (эмаль) неорганических веществ. Основную часть этих веществ составляют фосфат кальция, входящий в состав кристаллов гидроксиапатита (75%), а также карбонат и фторид кальция.
Мягкие части зуба (пульпа и периодонт) не относят к тканям с высокой степенью минерализации. Пульпа состоит из рыхлой волокнистой соединительной ткани (такая ткань находится практически во всех органах и образует их стро-му, или каркас), а периодонт образован плотной волокнистой соединительной тканью, которая также входит в состав сухожилий и связок.
Органическая часть
Органические вещества костного матрикса представлены белками, липидами и небольшим количеством протеогликанов.
Основной белок костной ткани - коллаген I типа (90-95%). Кроме него, в матриксе костей присутствуют такие белки, как коллаген V типа, остеонектин, остеокальцин, так называемые морфогенетические белки кости (ВМР) и ферменты - щелочная фосфатаза (в остеобластах) и кислая фосфатаза (в остеокластах). Оба эти фермента служат маркёрами соответствующих клеток костной ткани. Углеводная часть про-теогликанов костного матрикса представлена дерматан- и кератансульфатами.
Главный компонент органических веществ зубной ткани - коллаген I типа. Углеводы и
липиды присутствуют в небольших количествах. Содержание органических веществ в твёрдых частях зуба варьирует от 2% (эмаль) до 30% (дентин и цемент). Содержание органических веществ в мягких частях зуба такое же, как в соответствующих видах соединительной ткани.
Минерализация кости
Механизмы минерализации кости пока ещё недостаточно понятны, хотя известно, что в этом процессе важную роль играют все основные компоненты костной ткани, в том числе костеобразу-ющие клетки (остеобласты) и клетки, разрушающие костную ткань (остеокласты). Определяющий фактор минерализации - взаимное расположение молекул тропоколлагена со смещением на 1/4 длины молекулы (см. рис. 15-3). Считается, что промежутки между молекулами тропоколлагена являются центрами минерализации кости, в которых начинается отложение фосфата кальция сначала в аморфном виде с последующим образованием кристаллов гидроксиапатита.
Остеобласты контролируют минерализацию посредством регуляции транспорта ионов кальция и фосфата через свои мембраны. Присутствующая в них щелочная фосфатаза высвобождает неорганический фосфат из органических фосфорсодержащих соединений. Освобождающаяся фосфорная кислота реагирует с солями кальция с образованием Са 3 (РО 4) 2 . Гликопротеин остеонек-тин имеет высокое сродство к коллагену I типа и к гидроксиапатиту. Он содержит Са 2+ -связы-вающие домены и способствует осаждению Са 2+ и РО 4 3- в присутствии коллагена. Определённую роль в процессе минерализации играют также кислые фосфопротеины, специфичные для костной ткани. Они содержат последовательности поли-Асп и поли-Глу, к которым присоединяется кальций, это может быть пусковым моментом в процессе минерализации.
Костная ткань, несмотря на высокую степень минерализации, находится в динамическом состоянии, в ней постоянно происходят процессы обновления входящих в её состав веществ, адаптационные перестройки к изменяющимся условиям окружающей среды.
Регуляция метаболизма костной ткани
Формирование матрикса кости регулируется биомеханическими, гормональными и другими
факторами. Остеобласты, которые являются клетками-мишенями для паратгормона, реагируют на повышение содержания этого гормона в крови снижением синтеза коллагена, а также повышением активности коллагеназ. Кальцит-риол, как и паратгормон, вызывает резорбцию кости опосредованно через остеобласты, так как остеокласты не имеют к нему рецепторов. По-видимому, стимуляция остеокластов происходит при их контактном взаимодействии с остеобластами или в результате синтеза остеобластами активирующего остеокласты фактора.
Простагландины (А, В, Е 1 , Е 2 и F) и некоторые цитокины (эпидермальный фактор роста, фактор некроза опухолей, ИЛ-1) стимулируют резобцию кости и перестройку костной ткани, воздействуя на остеобласты, которые выделяют фактор, активирующий остеокласты.
Глюкокортикоиды тормозят пролиферацию остеобластов, подавляя в них синтез ДНК, РНК и белков.
Определённую роль в регуляции функционального состояния костной ткани играют половые гормоны. Известно, что в менопаузе у женщин постепенно развивается остеопороз и что предотвратить его можно заместительной терапией эстрогенами, которые, по-видимому, снижают резорбцию кости. Параллельно с этим были получены данные, что эстрогены тормозят также и формирование кости, в результате чего общее количество коллагена не изменяется, а в итоге замедляется смена костной ткани.
Кальцитонин действует непосредственно на остеокласты, которые имеют к нему рецепторы.
Б. МЕЖКЛЕТОЧНЫЙ МАТРИКС СУСТАВНОГО ХРЯЩА
Основные компоненты межклеточного хрящевого матрикса - коллаген II типа, агрекан, гиалуроновая кислота и вода. Кроме них, в мат-риксе находятся малые протеогликаны, коллагены VI, IX, XI типов, связывающий белок, другие неколлагеновые белки (фибронектин, анкорин, хрящевой олигомерный белок, хондроадгерин), разнообразные ростовые факторы. «Эндоскелет» хрящевого матрикса образован фибриллярной сетью, которая состоит из коллагенов II, IX и XI типов и придаёт хрящу прочность (рис. 15-22).
Коллаген XI типа находится внутри фибрилл, образованных коллагеном II типа, он играет

Рис. 15-22. Организация межклеточного матрикса в суставном хряще. ГК - гиалуроновая кислота; ДС дерматансульфат; ХС - хондроитинсульфат.
определённую роль в сборке этих фибрилл. Коллаген IX типа антипараллельно присоединяется к фибриллам коллагена II типа. Его глобулярный НК 4 -домен - основный, он не связан с фибриллами коллагена II типа, и поэтому к нему может присоединяться такой компонент матрикса, как гиалуроновая кислота. Микрофибриллы, которые образуются тетрамерами коллагена VI типа, присоединяются к фибриллам коллагена II типа и к гиалуроновой кислоте. Кроме того, они могут присоединяться к клеткам, поэтому коллаген VI типа называют «мостовой» молекулой между поверхностью клетки и фибриллами коллагена во внеклеточном матриксе.
Высокомолекулярные агрегаты, состоящие из агрекана и гиалуроновой кислоты, являются полианионами, так как содержат большое количество кислых групп. Это способствует высокой гидратации хрящевого матрикса и обеспечивает выполнение им рессорных функций. Содержание воды в суставном хряще непостоянно: при нагрузке жидкость вытесняется, пока давление набухания не уравновесит внешнюю нагрузку. Когда нагрузка прекращается, вода вновь возвращается в хрящ (рис. 15-23). Очень наглядно это проявляется в межпозвоночных дисках. Утром, после ночного сна, на долю воды приходится около 75% массы диска. При внешней нагрузке на диски в течение дня содержание воды

Рис. 15-23. Изменения, происходящие в суставном хряще при его сжатии и при снятии нагрузки. Е - ионы Na + , K + , Ca 2+ .
уменьшается примерно на 20%. Вследствие этого рост человека к вечеру на 1-2 см меньше, чем утром. У космонавтов в условиях невесомости отмечается увеличение роста даже на 5 см.
Малые протеогликаны, например, декорин, присоединяются к фибриллам коллагена II типа; они влияют на фибриллогенез, так как ограничивают диаметр этих фибрилл.
Важную роль в организации хрящевого межклеточного матрикса играет также фибро-нектин. Биологическое значение этих и других минорных компонентов хрящевого матрикса заключается в том, что они участвуют в сборке и организации высокомолекулярных компонентов межклеточного вещества и в регуляции функции хондроцитов.
В. МЕЖКЛЕТОЧНЫЙ МАТРИКС КОЖНОЙ ТКАНИ
Основной организующий компонент матрик-са кожной ткани - коллаген VII типа. Пучки фибрилл, образованные димерами этого коллагена, своими С-концами могут присоединяться к lamina densa базальной мембраны (как бы «за-якориваться» в ней) и образовывать петли в субэпидермисе. Такие «заякоренные» фибриллы могут соединять lamina densa базальной мембраны с «якорными дисками», которые находятся в более глубоких субэпителиальных слоях и по своему составу похожи на базальные мембраны (содержат коллаген IV типа). «Заякоренные» фибриллы также захватывают фибриллы коллагена I и III типов (рис. 15-24).
Таким способом «заякоренные» фибриллы коллагена VII типа обеспечивают присоединение эпидермиса к дерме.
Г. БАЗАЛЬНЫЕ МЕМБРАНЫ
Базальные мембраны - специализированная форма межклеточного матрикса. Они синтезируются различными клетками: эндотелиальны-ми, эпителиальными, мышечными, нервными, жировыми. Базальные мембраны представляют собой тонкие слои, которые обычно отделяют клетки и клеточные слои от окружающей соединительной ткани. Например, они окружают отдельные мышечные волокна, жировые и шванновские клетки. В таких структурах, как почечные клубочки и лёгочные альвеолы, ба-зальные мембраны расположены между двумя различными слоями клеток и играют роль высокоселективного фильтрационного барьера.
С помощью электронной микроскопии выявлена двухслойная структура базальных мембран: lamina rara, которая находится со стороны клеточной мембраны, и lamina densa, которая соединена с подлежащей соединительной тканью (рис. 15-25). Основными компонентами базальных мембран являются коллаген IV типа, ламинин, гепарансульфатсодержащие протеог-ликаны (ГСПГ).
Нерастворимость и механическую стабильность базальных мембран обеспечивают молекулы коллагена IV типа, которые организуются в специальную опорную сеть. Эта эластичная

Рис. 15-24. Организация «заякоренных» фибрилл в субэпителиальных слоях.

Рис. 15-25. Строение типичной базальной мембраны.
трёхмерная сеть образует структурнsй остов, к которому прикрепляются другие компоненты базальных мембран.
Ламинин взаимодействует практически со всеми структурными компонентами базаль-
ных мембран: коллагеном IV типа, нидогеном, ГСПГ.
Нидоген формирует с ламинином нековален-тно связанный комплекс. Кроме этого, нидоген имеет центр связывания коллагена IV типа и,
таким образом, может играть роль «мостовой» молекулы между различными компонентами базальной мембраны.
ГСПГ базальных мембран могут образовывать олигомеры, соединяясь концевыми доменами белкового ядра, а также связываться с ламини-ном и коллагеном IV типа.
Базальные мембраны выполняют разнообразные и сложные функции. В почечных клубочках базальная мембрана служит полупроницаемым фильтром, препятствующим переходу макро-
молекул из плазмы в первичную мочу. Большое значение в этом процессе имеет высокий отрицательный заряд протеогликанов, который препятствует прохождению через базальную мембрану других отрицательно заряженных молекул (например, белков), а также отрицательно заряженных эритроцитов. Кроме этого, базаль-ные мембраны играют важную роль в прикреплении и ориентации клеток в пространстве, в процессах эмбрионального развития и тканевой регенерации.
Коллаген - фибриллярный белок, составляющий основу соединительной ткани организма (сухожилие, кость, дерма и т.п.) и обеспечивающий её прочность и эластичность. Это основной компонент соединительной ткани и самый распространённый белок у млекопитающих, составляющий в человеческом организме 35% белка тела и 70% белка кожи. Именно поэтому внешний вид нашей кожи так зависим от количества коллагена в организме. Существование разновидностей волокнистой соединительной ткани: рыхлой и плотной (оформленной и неоформленной) во многом объясняется наличием всевозможных комбинаций различных типов коллагена, молекулы которых кодируются почти 20 генами.
Функции, которые выполняет «белок молодости»
Благодаря спиралям коллагена ткани человеческого организма находятся в рабочем состоянии. Они прочны, и их непросто растянуть. К тому же этот белок обладает рядом функций, без которых жизнедеятельность дермы трудно представить:
— Защитная. Бережет дерму от механического повреждения.
— Регенерирующая. Восстанавливает структуру внутри клеток.
— Опорная. Склеивает между собой структуры форм органов.Пластичная. Делает кожный покров упругим и эластичным.
— Противоопухолевая. Предупреждает развитие различных новообразований.
— Обновляющая. Активизирует процессы обновления клеток.
Синтез коллагена
Синтез коллагена - сложный ферментативный многостадийный процесс, который должен быть обеспечен достаточным количеством витаминов и минеральных элементов. Синтез протекает в фибробласте и ряд стадий вне фибробласта. Важный момент в синтезе - реакции гидроксилирования, которые открывают путь дальнейшим модификациям, необходимым для созревания коллагена. Катализируют (ускоряют) реакции гидроксилирования специфические ферменты. Так, образование 4-оксипролина катализирует пролингидроксилаза, в активном центре которой находится железо. Фермент активен в том случае, если железо находится в двухвалентной форме, что обеспечивается аскорбиновой кислотой (витамин С). Дефицит аскорбиновой кислоты нарушает процесс гидроксилирования, что влияет на дальнейшие стадии синтеза коллагена: гликозилирование, отщепление N- и С-концевых пептидов и др. В результате синтезируется аномальный коллаген, более рыхлый. Эти изменения лежат в основе развития цинги. Коллаген и эластин формируют своеобразную «основу» кожи, которая предотвращает её обвисание, обеспечивает её эластичность и упругость. Эластин как белок прекращает выработку ферментов человека в 14 лет, а коллаген в 21-25, после чего кожные покровы не восстанавливаются и кожа стареет.
По строению коллаген принято разделять на 4 группы.
1. Фибриллярныйколлаген
К фибриллярным коллагенам относят коллагены I, II, III, V и XI типов. Наиболее распространенными являются коллаген I (основной компонент кожи, связок, сухожилий, костей, а также склеры и роговицы глаза) и коллаген II, составляющий каркас матрикса хрящевой ткани.
В ткани коллаген присутствует в виде микрофибрилл диаметром 3-5 нм, которые состоят из 5 макромолекул тропоколлагена, располагающихся параллельно со сдвигом по отношению друг к другу примерно на 1/2 длины молекулы.
2. Сетевидный коллаген
К сетевидным коллагенам относится коллаген IV типа, образующий опорную сеть базальных мембран. Четыре длинных и гибких молекулы коллагена IV связаны антипараллельно, образуя сетчатую структуру.
3. Нитевидный коллаген
Молекулы коллагена VI типа группируются в тетрамеры, тесно прилежащие друг к другу. Предполагается, что такие структуры, найденные во многих тканях, выравнивают большие фибриллы коллагена I типа.
4. Связанные с фибриллами коллагены
Коллагены IX, XII, XIV типов не образуют собственных структур, но декорируют поверхность фибриллярных коллагенов, обеспечивая взаимодействие коллагена с другими компонентами матрикса. Такие коллагены состоят из нескольких спиральных доменов, разделенных глобулярными доменами.
Не все типы коллагенов подпадают под выше приведенную классификацию, например, микрофибриллярный коллаген VII. Для многих из нерассмотренных типов коллагена известна только последовательность ДНК, а структура неизвестна.
Более 90 % всего коллагена высших организмов приходится на коллагены I, II,III и IV типов.
Распределение коллагенового волокна по толщине в тканях
Распределение коллагенового волокна по толщине является одним из важнейших факторов, определяющих механические свойства тканей.
Так, устойчивость к пластическим деформациям на изгиб и кручение прямо связано с долей фибрилл, т.е. волокон, малого диаметра, что объясняется значительным взаимодействием фибрилл с остальными компонентами матрикса. В то же время фибриллы большого диаметра способны противостоять высоким нагрузкам на растяжение, что связано с увеличением количества межмолекулярных сшивок. Фибриллы, оси которых лежат в направлении приложенной нагрузки, обеспечивают растяжимость и предел прочности при напряжении ткани. Соответственно, ориентация фибрилл друг относительно друга отличается в различных тканях. Например, в связках фибриллы расположены по направлению продольной оси, в коже и роговице - наблюдаются коллагеновые слои с одинаковой ориентацией фибрилл внутри слоя.
Для образования коллагеновых волокон достаточной прочности необходимо наличие системы внутри- и межмолекулярных поперечных связей. Лишь после завершения формирования этих ковалентных связей достигается стабилизация коллагеновых структур.
Образование поперечных связей осуществляется двумя путями - ферментативным и неферментативным (гликация) .
1. Ферментативный механизм
На этом пути на первой стадии в присутствии медь-содержащего фермента происходит окисление терминальных остатков аминокислот лизина и гидроксилизина до альдегидной группы (альлизил). Затем эти группировки вступают в реакции конденсации с немодифицированной аминогруппой лизина либо гидроксилизина, в результате чего образуются незрелые восстановимые (то есть содержащие двойные связи) бифункциональные сшивки, встречающиеся в соединительной ткани молодых животных. Детальное химическое строение и дальнейшие модификации этих сшивок определяется типом ткани. Так, в коже образуются зрелыми и невосстановимыми сшивки. После образования зрелых сшивок коллаген становится нерастворимым в воде и кислотах.
2. Неферментативная гликация
Скорость ремоделирования коллагенового волокна в организме очень мала. По оценкам, время полупревращения коллагена составляет более 100 лет и гликация играет ключевую роль в патогенезе и при старении организма. Полное описание всех химических реакций, приводящих к конечным продуктам гликации (advanced glycation end-products - AGEs) в настоящее время отсутствует.
Хочется отметить, что при воздействии УФ-излучения, инициирующего образование свободных радикалов кислорода увеличивается концентрация AGEs. Накопление AGEs значительно ухудшает свойства соединительной ткани.
В коллагенсодержащих тканях с возрастом это проявляется в уменьшении содержания воды, увеличении жесткости и потере эластичности и увеличении хрупкости. Тенденция потери воды в коже при старении может усиливаться и за счет разрушения протеогликанов, полисахаридные компоненты которых обладают исключительными водоадсорбционными свойствами. Итогом всех перечисленных физико-химических изменений является нарушение функции соединительной ткани. Так, например, при повышении уровня глюкозы крови, характерном симптоме диабета, наблюдается ускоренное протекание гликации со всеми вытекающими последствиями.
На потерю «белка молодости» влияет не только возраст, но и такие факторы, как:
- слишком активная мимика;
- вредные привычки (курение, алкоголь);
- нервно-психологические расстройства (депрессия, стресс);
- несбалансированный рацион;
- длительное воздействие на кожу прямых солнечных лучей;
- негативное состояние окружающей среды;
Эти причины не только замедляют выработку естественного коллагена, но и не самым лучшим образом отражаются на его качестве.
Типы и источники коллагена
Предотвратить увядание кожи помогут косметические средства с «белком молодости» в составе. В косметике используют коллаген трех видов: животный, морской и растительный.
Животный коллаген
— самый дешевый вид коллагена, именно поэтому самый распространенный. Именно он используется в недорогостоящей косметике (реже в более дорогой). Этот тип белка получают из верхнего слоя шкур скота. У него есть особенности: этот вид по составу отличается от человеческого, вследствие чего, плохо проникает в клетки дермы или может попросту вызвать аллергию. При должной обработке даже в таком коллагене могут остаться такие полезные вещества, как полисахариды, гиалуроновая кислота и другие, но их количество минимально.
Морской коллаген
также называют «рыбий» по понятной причине (выработка из кожи морской рыбы). Он очень близок по структуре к белку, вырабатывающемуся в организме человека, поэтому неспособен вызвать привыкания, отлично проникает в клетки, а, главное, – способствует выработке коллагена организмом. Но и здесь есть нюансы: производство возможно только при низких температурах, что усложняет задачу. Этот тип менее аллергичен, по сравнению с предыдущим, однако возможна индивидуальная непереносимость.
Растительный коллаген
— это не совсем коллаген, его производят из протеинов пшеницы, несмотря на это, он включает в себя коллагеносодержащие вещества, которые воздействуют на кожу, улучшая ее упругость и эластичность. Белок, который получают из пшеницы или других растений, богат витаминами, минералами и другими элементами, гипоаллергенен, но, к сожалению, производство данного типа крайне затратное. Именно поэтому цены на товары с растительным коллагеном кажутся невероятно высокими.
Косметологи советуют приобретать косметику с растительным и морским белком, так как первый работает на поверхностном слое, а второй — в глубоких слоях эпидермиса. Не стоит спешить с применением таких средств. Маски с коллагеном следует использовать с 25-30 лет, а кремы и более концентрированные препараты (сыворотки) — не ранее 35 лет.
Коллаген входит в состав косметических средств для:
- Образования воздухопроницаемого, влагоудерживающего слоя на поверхности кожи, обладающего пластифицирующими (разглаживающими) свойствами, со свойствами влажного компресса;
- Продления действия экстрактов, масел и др. в составе косметических композиций;
- Придания блеска волосам, создания коллагенового (защитного) слоя на поверхности волос.
В косметологии применяют разные типы коллагена, но, как уже говорилось, чаще всего используется животный:
- Наружное применение. Входит в состав антивозрастных гелей, кремов, масок. Нужно учитывать, что крупные молекулы не способны проникнуть через роговой слой, поэтому он может на время заполнить микротрещины. Эффект в основном возникает от того, что коллаген гигроскопичен, но учитывая то, что этот эффект лишь поверхностный, нельзя назвать его крайне эффективным. Минус в том, что коллаген создает пленку и не дает жидкости выходить из пор, этот эффект можно сравнить «увлажнением» рук при помощи латексных перчаток. Если в составе есть какие-либо другие полезные вещества, например, микроэлементы, витамины, тогда будет наблюдаться положительное воздействие.
- В виде заполнителей, которые также называют филерами, их применяют для инъекций, контурной пластики, мезотерапии (вместе с гиалуроновой кислотой), выпускаются на основе человеческого коллагена (или бычьего) в виде гелей. Стимулируют выработку собственного коллагена. Увлажнение и эффект от них появляется буквально сразу и наблюдается в течение 6-12 месяцев (в редких случаях чуть более этого срока)
- В биодобавках в разных видах и формах выпуска (капсулы, порошки и др.) .
Также рекомендуется употреблять коллагенсодержащие продукты, например: мясо, язык животных, печень, желатинсодержащие продукты. А также цельнозерновые продукты, зеленые яблоки, содержащие железо, яичный белок (богатый серой), красные овощи. Черная смородина, киви, цитрусовые содержат витамин С, помогающий выработке коллагена.
Вывод: Здоровый образ жизни, сбалансированное питание, правильно подобранная косметика и необходимые салонные процедуры помогут продлить и сохранить молодость кожи, улучшат внешний вид, сделают её упругой и эластичной.
Список использованной литературы:
1. https://ru.wikipedia.org/wiki/%D0%9A%D0%BE%D0%BB%D0%BB%D0%B0%D0%B3%D0%B5%D0%BD
2. «Коллаген - основной белок соединительной ткани», автор Н. Игнатьева, кандидат химических наук, журнал ”Эстетическая медицина» том IV № 3, 2005.
http://skindows.ru/kosmetologiya/morshhiny/kollagen.html
Межклеточный матрикс - комплекс органических и неорганических компонентов, заполняющих пространство между клетками. Для разных тканей характерен свой межклеточный матрикс. Эпителиальные клетки преимущественно связываются с помощью гликопротеинов, кальций-связывающих белков. Особая структура межклеточного матрикса присуща тканям мезенхимного происхождения, которые выполняют механическую, защитную и трофическую функции. Они подразделяются на:
Собственно соединительную ткань - рыхлую неоформленную,
плотную оформленную и неоформленную; ткани со специальными свойствами - жировую, пигментную,
ретикулярную и слизистую; скелетные ткани - костную и хрящевую.
Все эти виды соединительной ткани широко представлены во всём организме, и в частности в области головы и шеи.
1.1. ОРГАНИЗАЦИЯ МЕЖКЛЕТОЧНОГО МАТРИКСА
Для соединительной ткани характерно наличие большого количества межклеточного вещества (внеклеточный матрикс), состоя- щего из коллагеновых белков, протеогликанов и гликопротеинов и небольшого числа клеток, расположенных друг от друга на значительном расстоянии. В образовании межклеточного вещества участвуют фибробласты, хондробласты, остеобласты, одонтобласты, цементобласты и другие бластные клетки. Особенностью минерализованных тканей является присутствие в межклеточном веществе неорганических ионов, образующих соли и кристаллы.
Межклеточный матрикс содержит молекулы, способные путём самосборки образовывать комплексы. Благодаря определённому рас- положению центров связывания на молекулах и специфичности их взаимодействий формируется высокоупорядоченная трёхмерная структура межклеточного матрикса, определяющая её функциональные свойства (рис. 1.1).
Рис. 1.1. Структурная организация межклеточного матрикса и его связи с
клетками:
А - базальная мембрана; Б - надмолекулярная организация матрикса в
соединительной ткани [по Campbell N. A., Reece J. B., 2002, с изменениями].
Специализированной формой внеклеточного матрикса нормальной ткани является базальная мембрана, образующая дискретную структуру, которая отделяет один клеточный слой от другого. Она отвечает не только за разграничение различных структур и поддержание архитектоники тканей, но и влияет на их дифференцировку, миграцию и фенотипирование клеток. Базальная мембрана служит барьером для макромолекул.
Основными компонентами внеклеточного матрикса являются различные виды коллагена и неколлагеновые белки.
1.2. СТРУКТУРА И СВОЙСТВА КОЛЛАГЕНОВЫХ БЕЛКОВ
Основу межклеточного матрикса составляет семейство коллагеновых белков, относящихся к гликопротеинам и содержащих в большом количестве остатки глицина, пролина и гидроксипролина . Коллагены представлены 20 белками, из которых часть является собственно
коллагенами, а другие содержат только коллагеноподобные домены. Все типы коллагенов в зависимости от структуры делят на несколько групп: фибриллообразующие, ассоциированные с фибриллами кол- лагена, сетевидные, микрофибриллы, заякоренные фибриллы и др. Для обозначения каждого типа коллагена используют определённую формулу, в которой а-цепи записывают арабскими цифрами, а тип коллагена - римскими.
Основная масса коллагенов, присутствующих в тканях полости рта, относится к фибриллообразующим. Локализация основных типов коллагеновых белков в тканях полости рта представлена в табл. 1.1.
Таблица 1.1
Типы коллагеновых белков в тканях полости рта
Для тканей полости рта характерно присутствие коллагена I, III, V и VI типов. Следует отметить разнообразие коллагена в цементе зуба, в котором, помимо коллагена I, III и V типов, определяются характерные для хрящевой ткани коллагены II, IX, XII, XIV типов.
Фибриллообразующие коллагены
Все фибриллобразующие коллагены отличаются по аминокислотному составу и содержанию углеводов.
Молекулы коллагенов I, II, III, V, XI типов имеют форму фибрилл и построены из структурных единиц, называемых тропоколлагенами. Молекулы тропоколлагена (М r 300 кДа) имеют толщину 1,5 нм и длину 300 нм. Они образованы тремя полипептидными цепями, обозначаемые как а-цепи. Каждая цепь содержит около 1000 аминокислотных остатков и представляет собой плотную левозакрученную спираль, содержащую три аминокислотных остатка на виток. Одна треть аминокислотных остатков в коллагене представлена глицином
(30%), одна пятая часть пролином в сумме с 3- и 4- гидроксипролином (21%), поэтому первичную структуру коллагена можно представить в виде схемы гли - х - у-, где х - чаще всего пролин или гидроксипролин, а у - другие аминокислоты (рис. 1.2). Всего в а-цепи встречается около 330 таких повторов.

Рис. 1.2. Фрагмент первичной структуры а- цепи коллагена. В области расположения пролина и гидроксипролина происходит «пролиновый излом».
Глицин повторяющейся последовательности гли - х - у- необходим для формирования фибриллярной структуры, так как радикал любой другой аминокислоты не помещается между тремя пептидными цепями в центре тройной спирали. Пролин и гидроксипролин ограничивает вращение полипептидной цепи. Радикалы аминокислот, располагающиеся в положении - х - и -у-, находятся на поверхности тройной спирали. Распределение кластеров радикалов по длине кол- лагеновой молекулы обеспечивает самосборку многомолекулярных коллагеновых структур. Три а-цепи образуют структуру, слегка закрученную в спираль. Формируя фибриллы, молекулы тропоколлагена (тримеры) располагаются ступенчато, смещаясь относительно друг друга на одну четверть длины, что придает фибриллам характерную исчерченность. Депонируясь в тканях, сформированные фибриллы коллагена стабилизируются посредством образования ковалентных поперечных связей (рис. 1.3).
Коллаген I типа 2 а 2 содержит 33% глицина, 13% пролина, 1% гидроксилизина и малое количество углеводов. Определяется в составе костей, дентина, пульпы зуба, цемента, периодонтальных волокон. Этот тип коллагеновых волокон участвует в процессах минерализации.
Коллаген II типа [α 1 (II)] 3 присутствует в хрящах и образуется в нехрящевых тканях на ранних стадиях развития. Данный тип коллагена содержит небольшое количество 5 -гидроксилизина (менее 1%) и отличается высоким содержанием углеводов (более 10%).
Коллаген III типа [α 1 (III)] 3 присутствует в стенках кровеносных сосудов. Отличительной особенностью этого коллагена является наличие большого количества гидроксипролина. В составе α-цепей присутствует цистеин, а сама молекула коллагена слабо гликозилирована.
Коллаген V типа [α(V)α 2 (V)α 3 (V)] представляет собой гибридную моле- кулу, состоящую из различных цепей, а именно: α 1 (V), α 2 (V) и α 3 (V).
Фибриллярные коллагены также могут иметь в своём составе 2 и более различных типов коллагенов. Так, в некоторых тканях присутствуют гибридные молекулы, содержащие цепи коллагена V и XI типов.

Рис. 1.3. Структура коллагеновых фибрилл: А - тропоколлаген, состоящий из трёх α- цепей; Б - коллагеновые микрофибриллы из 5 рядов тропоколлагена; В - коллагеновые фибриллы включающие 9-12 микрофибрилл тропоколлагена.
Коллагены, ассоциированные с фибриллами
В организации межклеточного матрикса слизистой оболочки, хряща и цемента корня зуба участвуют коллагены IX, XII, XIV типов. Коллагеновые белки этого класса не способны формировать фибриллы, но, связываясь с фибриллярными коллагенами, они ограничивают длину, толщину и ориентацию фибрилл коллагенов I и II типов. Особенностью коллагенов, ассоциированных с фибриллами, является наличие в их структуре как глобулярных, так и фибриллярных доменов.
α-Цепи коллагена IX типа [α(IX)α 2 (IX)α 3 (IX)] состоят из 3 фибриллярных и 4 глобулярных доменов. Они связаны поперечными ковалентными связями с фибриллами коллагена II типа. Молекула коллагена IX типа также содержит боковую гликозаминогликановую цепь и большое количество положительно заряженных групп, поэтому к ней могут присоединяться отрицательно заряженные молекулы гиалуроновой кислоты и хондроитинсульфата. В аналогичные взаимодействия с фибриллярными коллагенами I типа вступают коллагены XII типа. Этот тип коллагена локализуется в хряще, цементе, а также в слизистой оболочке полости рта в местах соединения эпителия с субэпителиальными слоями. Коллаген IX типа является трансмембранным белком, с помощью которого lamina densa (тёмная пластинка базальной мембраны, располагающаяся на границе с сосочковым слоем дермы) фиксируется к коллагеновым фибриллам сосочкового слоя дермы.
Нефибриллярные (сетевидные) типы коллагена
К группе нефибриллярных коллагенов относят коллагеновые белки IV, VIII и X типов, которые отличаются по длине и размеру и способны формировать сетевидные структуры. Наиболее распространен, в том числе и в тканях полости рта, коллаген IV типа, являющийся основным структурным белком базальных мембран. Коллаген IV типа содержит 1 α 1 (IV) и 2 α 2 (IV) цепи. Пептидные цепи коллагена IV типа после секреции не подвергаются протеолитической модификации и поэтому сохраняют структуру N- и С-концевых глобулярных доменов (NC 1 , 7S и NC 2) (рис. 1.4).
Рис. 1.4. Структура коллагена IV типа - тройная спираль мономера коллагена. В N- и С-концевых областях содержатся глобулярные домены 7S, NC 1 и NC 2 .
В отличие от фибриллярных коллагенов, α-цепи молекулы коллагена IV типа содержат «неколлагеновые» аминокислотные области не только в N- и С-концевых отделах, но и на протяжении всей молекулы. Концевые домены NC 1 , 7S коллагеновых мономеров в процессе самоагрегации взаимодействуют между собой и образуют связи «конец в конец», что приводит к формированию димеров и тримеров. Суперспирализацию обеспечивают боковые взаимодействия и связи «конец в конец». В результате формируются трёхмерные структуры, подобные сетке с гексагональными ячейками размерами 170 нм.
Коллаген X типа состоит из 3 идентичных цепей с мол. массой 59 кДа.
Коллагены, образующие микрофибриллы
К коллагенам, образующим микрофибриллы, относят коллаген VI типа. Являясь короткоцепочечным белком, он образует микрофибриллы, располагающиеся между фибриллами интерстициальных кол- лагенов. Для этого типа коллагенов характерно присутствие в α-цепях больших глобулярных доменов в N- и С-концевых областях и короткого трёхспирального домена между ними. В процессе синтеза внутри клетки 2 молекулы этого коллагена соединяются антипараллельно с образованием димера, а из димеров образуются тетрамеры, которые секретируются из клетки. Вне клетки тетрамеры связываются «конец в конец» с формированием микрофибрилл. Молекулы этого коллагена содержат многочисленные последовательности арг-гли-асп (RGD), которые обеспечивают клеточную адгезию путём присоединения к мембранным адгезивным белкам - интегринам α 1 β 1 и α 2 β 1 . Кроме того, коллаген VI типа способен связываться с фибриллами интерстициальных коллагенов, протеогликанами и гликозаминогликанами.
Синтез коллагена
Коллаген синтезируют и поставляют в межклеточный матрикс почти все клетки (фибробласты, хондробласты, остеобласты, одонтобласты, цементобласты, кератобласты и др.). Синтез и созревание коллагена является сложным многоэтапным процессом, который начинается в клетке и заканчивается в межклеточном матриксе. Нарушения синтеза коллагена, обусловленные мутацией в генах, а также в процессе трансляции и пост- трансляционной модификации сопровождаются появлением дефектных коллагенов. Поскольку около 50% всех коллагеновых белков содержатся в тканях скелета, а остальные 40% в дерме и 10% в строме внутренних органов, то нарушения синтеза коллагена сопровождаются патологией как
костно-суставной системы, так и внутренних органов. Это неизбежно отражается на состоянии тканей челюстно-лицевой области.
Синтез коллагена включает два этапа. На внутриклеточном этапе происходит трансляция и посттрансляционная модификация полипептидных цепей, и на внеклеточном - модификации белка, завершающаяся образованием коллагеновых волокон (рис. 1.5).
Рис. 1.5. Синтез коллагена. Схема синтеза коллагена: А - внут- риклеточный этап, Б - внеклеточная модификация белка. Цифрами обозначены реакции синтеза. 1а - транскрипция, 1b - трансляция проколлагеновых цепей, 2 - отщепление сигнального пептида, 3 - гид- роксилирование остатков пролина и лизина, 4 - гликозилирование 5-гид- роксилизина и аспарагина, 5 - образование дисульфидных связей в N- и С- концевых пептидах, 6 - формирование тройной спирали проколлагена, 7 - экзоцитоз белковой молекулы, 8 - отщепление N- и -концевых пептидов, 9 - регулируемая сборка фибрилл, 10 - окисление лизина и 5- гидроксилизина до аллизинов, 11 - образование поперечных сшивок с формированием полимерных пептидов [по Кольман Я., Рём К.-Г., 2000, с изменениями]. Ферменты:
1 - проколлагенпролин-4-диокси- геназа;
2 - проколлагенлизин-5-диокси- геназа;
3 - протеин-лизин-6-оксидаза.
Внутриклеточный этап синтеза коллагена . Пептидные α-цепи коллагена синтезируются на полирибосомах, связанных с мембранами эндоплазматической сети. Её синтезированные пептидные цепи в цистернах подвергаются посттрансляционной модификации, которая включает:
Удаление сигнального пептида проколлагеновой цепи при участии специфической протеиназы;
Гидроксилирование остатков пролина и лизина, которое начинается в период трансляции полипептидной цепи вплоть до её отделения от рибосом.
Реакции гидроксилирования катализируют оксигеназы: прокол- лагенпролил-4-диоксигеназа (пролил-4-гидроксилаза), проколлаген- пролил-3-диоксигеназа (пролил-3-гидроксилаза) и проколлагенлизил- 5-диоксигеназа (лизил-5-гидроксилаза). В реакции гидроксилирования используются О 2 и 2-оксоглутарат, а в качестве кофактора участвует аскорбиновая кислота. Гидроксилазы пролина и лизина в активном центре содержат Fе 2+ , а аскорбиновая кислота, которая легко окисляется в дегидроаскорбиновую кислоту, необходима для сохранения атома железа в ферроформе (рис. 1.6).

Рис. 1.6. Структурная формула аскорбиновой кислоты.
В реакциях гидроксилирования один атом кислорода присоединяется к четвёртому атому углерода в остатке пролина, а второй атом кислорода включается в янтарную кислоту, которая образуется при декарбоксилировании 2-оксоглутарата (рис. 1.7).
Наряду с гидроксилированием пролина происходит гидроксилирование остатков лизина с образованием 5-гидроксилизина (рис. 1.8).
В дальнейшем гидроксилированные остатки лизина подвергаются гликозилированию.
При участии гликозилтрансфераз образуются ковалентные О-гликозидные связи между 5-ОН группой гидроксилизина и остатком галактозы или дисахаридом галактозилглюкозой. К амидной группе аспарагина присоединяются молекулы N-ацетилглюкозамина или маннозы. Одновременно с гидроксилированием пролина формируется стабильная трёхспиральная структура коллагена (рис. 1.9).

Рис. 1.7. Гидроксилирование остатков пролина в проколлагеновой α-цепи с образованием 4-гидроксипролина.

Рис. 1.8. Гидроксилирование остатков лизина в проколлагеновой а-цепи с образованием 5-гидроксилизина.
Гидроксипролин необходим для стабилизации этой тройной спирали коллагена, поскольку его гидроксильные группы участвуют в образовании водородных связей между α-цепями. По окончании гид- роксилирования и гликозилирования все про-α-цепи соединяются между собой водородными связями, а в области С-концевых пропептидов формируются дисульфидные мостики.

Рис. 1.9. Гликозилированные участки α-цепи молекулы проколлагена.
Из эндоплазматической сети молекулы проколлагена перемещаются в аппарат Гольджи, где они включаются в секреторные пузырьки и в их составе секретируются во внеклеточное пространство.
Внеклеточный этап - модификация молекул проколлагена . В межклеточном пространстве при участии протеолитических ферментов от молекулы проколлагена отщепляются N- и С-концевые пептиды и освобождается тройная спираль коллагена (тропоколлагена). Далее происходит процесс самосборки коллагеновых фибрилл, фиксированных межмолекулярными ковалентными связями (сшивками). В фор- мировании этих связей участвуют остатки лизина и 5-гидроксили- зина и их альдегидные производные, которые образуются вследствие окислительного дезаминирования. Окислительное дезаминирование лизина и 5-гидроксилизина происходит с участием лизилоксидазы. Особенностью этого фермента является присутствие Cu 2+ в активном центре. Молекулы лизилоксидазы синтезируются в клетке в виде проферментов и после связывания с ионами Cu 2+ упаковываются в везикулы, которые покидают клетку. На клеточной поверхности молекула пролизилоксидазы подвергается ограниченному протеолизу и в сфор- мировавшемся активном центре при участии ионов Cu 2+ происходит окисление остатка тирозина до тирозинхинона. Образовавшаяся в активном центре хиноидная структура связывает остатки лизина в молекуле проколлагена с образованием фермент-субстратного комплекса. Дальнейшее дезаминирование лизина происходит в соответствии с реакциями, представленными на рис. 1.10.
На следующем этапе аллизин и 5-гидроксиаллизин конденсируются вместе с лизиловыми и гидроксилизиловыми остатками; формируются внутри- и межмолекулярные поперечные связи. В реакции

Рис. 1.10. Окисление лизина в структуре коллагена:
1 - формирование фермент-субстратного комплекса; 2 - NH 3+ переносится на тирозинхинон (LTQ) и происходит окисление лизина с последующим вытеснением аллизина из активного центра; 3 - в активный центр фермента входят молекулы О 2 и Н 2 О и происходит освобождение NH 3 и Н 2 О 2 . При этом LTQ возвращается в исходное состояние (Enz - фермент).
конденсации аллизина с остатком лизина другой цепи образуется основание Шиффа. В случае альдольной конденсации двух остатков аллизина образуются альдольные межмолекулярные связи (лизиннорлейцин). Формирование альдольных межмолекулярных связей показано на рис. 1.11.
Альдольная конденсация характерна для коллагена костной ткани и дентина, а основания Шиффа наиболее часто встречаются в коллагенах сухожилий.
Около 25% молекул тропоколлагена распадается, не образуя фибрилл. Получившиеся фрагменты выполняют сигнальные функции и стимулируют коллагеногенез. Пространственная организация фибрилл завершается при участии фибронектина, протеогликанов и коллагенов, ассоциированных с фибриллами.

Aльдольные межмолекулярные связи
Рис. 1.11. Окисление лизина и формирование альдольной межмолекулярной связи в реакциях альдольной конденсации двух остатков аллизина.
Нарушение синтеза коллагеновых белков у человека
Любые нарушения в синтезе коллагеновых белков клинически проявляются, в первую очередь, изменением со стороны зубочелюстной системы в виде кровоточивости дёсен, подвижности и выпадения зубов, множественного кариеса. Причины, приводящие к нарушению синтеза коллагеновых белков, различны - недостаток в организме аскорбиновой кислоты, ионов Cu 2+ , генетические дефекты и аутоиммунные состояния.
Гидроксилирование лизина и пролина очень важный этап для последующего образования ковалентных связей между молекулами коллагена и сборкой коллагеновых фибрилл, зависящий от количества аскорбиновой кислоты. При цинге - заболевании, возникающем вследствие недостатка аскорбиновой кислоты, страдает гидроксилирование остатков пролина и лизина в структуре проколлагена. В результате образуются хрупкие и ломкие сосуды. Нарушение синтеза коллагена в пульпе и дентине приводит к развитию множественно- го кариеса, страдают периодонтальные связки.
Подобные явления встречаются при врождённом дефиците лизилгидроксилазы (синдром Элерса-Данло-Русакова, тип IV). Высокая растворимость молекул коллагена проявляется при врождённом дефекте лизилоксидазы (синдром Элерса-Данло, тип V) или нарушении обмена меди (болезнь Менкеса), что связано с нарушением образования поперечных сшивок между микрофибриллами коллагена. Это приводит к ухудшению механических свойств связок периодонта, состояния тканей пародонта, вялости кожных покровов и возникновении дефектов в развитии скелета у людей, страдающих этим заболеванием.
При сахарном диабете вследствие неспособности клеток захватывать глюкозу из плазмы крови нарушается процесс внутриклеточного гликозилирования проколлагеновых α-цепей. При попадании проколлагена во внутриклеточное пространство углеводы присоединяются неферментативным путём, что также нарушает структуру коллагеновых фибрилл и неколлагеновых белков. Развивается тяжёлая форма пародонтита, плохо поддающаяся лечению. У детей, родившихся от матерей, страдающих инсулинозависимым сахарным диабетом, выявляется системная гипоплазия твёрдых тканей зуба.
Нарушение структуры базальной мембраны возникает при появлении антител к белкам, формирующим архитектонику базальных мембран (синдром Гудпасчера), или мутации гена, кодирующего α-цепи коллагена IV типа (синдром Альпорта). При этих формах патологии наряду с поражением почек и других органов наблюдаются некариозные поражения твёрдых тканей зуба (гипоплазия эмали, уменьшение объёма и нарушение структуры дентина) и дистрофические изменения мягких тканей полости рта.
Для исследования обмена коллагена в моче и плазме крови определяют концентрацию гидроксипролина, пролина, количество продуктов деградации коллагена I типа - N- и С-телопептиды. Характерным показателем распада коллагена является увеличение количества гидроксипролина в плазме крови и моче, а также повышение количества N- и С-телопептидов в плазме крови и содержания кальция, определяемого в моче утром до приёма пищи. О нарушении созревания коллагена свидетельствует рост количества пролина в плазме крови.
Помимо коллагеновых белков в межклеточном матриксе присутствуют и неколлагеновые - эластин, протеогликаны, гликопротеины и др.
1.3. СТРУКТУРА И СВОЙСТВА НЕКОЛЛАГЕНОВЫХ БЕЛКОВ
Эластин
В межклеточном веществе стенок кровеносных сосудов, тканей периодонта, корня языка, в подслизистом слое губ и щёк, лёгких, кожи в больших количествах присутствует эластиновые волокна. Эти ткани обладают очень важными свойствами: они могут растягиваться в несколько раз по сравнению с исходной длиной, сохраняя при этом высокую прочность на разрыв, и возвращаться в первоначальное состояние после снятия нагрузки. Резиноподобные свойства названных тканей обеспечиваются основным белком эластином - гликопротеином с мол. массой 70 кДа.
Эластин содержит около 27% глицина, 19% аланина, 10% валина, 4,7% лейцина. Наличие большого количества гидрофобных радика- лов препятствует созданию стабильной глобулы, в результате полипептидные цепи эластина не формируют регулярные вторичную и третичную структуры, а принимают в межклеточном матриксе разные конформации с примерно равной свободной энергией (рис. 1.12).

Рис. 1.12. Фрагмент полипептидной цепи эластина.
Нативные волокна эластина построены из относительно небольших, почти сферических молекул, соединённых в волокнистые тяжи с помощью жёстких поперечных сшивок - десмозина и изодесмозина, а также лизиннорлейцина. В образовании поперечных сшивок участвуют 4 остатка лизина, 3 из которых предварительно окисляются до соответствующих альдегидов при участии лизилоксидазы. Десмозин и изодесмозин формируются остатками, принадлежащими, по крайней мере, двум цепям, однако они могут быть образованы также остатками, находящимися в трёх и четырёх цепях. В образовании лизиннорлейцина участвуют 2 остатка лизина (рис. 1.13).

Рис. 1.13. Поперечные сшивки в структуре эластина: А - десмозин, образованый четырьмя остатками лизина; Б - лизиннорлейцин, образованый двумя остатками лизина.
Образование ковалентных сшивок между пептидными цепями эластина с неупорядоченной конформацией позволяет сети волокон эластина растягиваться и сжиматься во всех направлениях, что при- даёт им свойство эластичности (рис. 1.14).
Синтез и распад эластина . Синтез эластина начинается в фибробластах с образования предшественника эластина - белка тропоэластина. Тропоэластин является растворимым мономером, гидрофильные участки которого обогащены остатками лизина. В межклеточном матриксе при участии медьзависимой лизилоксидазы остатки лизина окисляются до аллизина, которые формируют поперечные сшивки, стабилизирующие молекулу эластина. После образования поперечных сшивок эластин приобретает свою конечную внеклеточную форму, для которой характерна нерастворимость, высокая стабильность и низкая скорость метаболизма.
В расщеплении эластина участвует эластаза полиморфноядерных лейкоцитов, которая являясь эндопептидазой, преимущественно рас-

Рис. 1.14. Структурная модель эластина:
А - состояние расслабления; Б - состояние растяжения.
щепляет связи, образованные карбоксильными группами алифатических аминокислот. Она активна в слабощелочной среде (рН 7,5-8,5) и гидролизует во внеклеточном пространстве не только эластин, но и другие белки - протеогликаны, гемоглобин, коллаген, иммуноглобулины. Активность эластазы ингибирует белок α 1 -антитрипсин (α 1 -АТ). Наибольшее количество α 1 -АТ синтезируется печенью и находится в крови. В тканях α 1 -АТ синтезируется макрофагами.
Изменения структуры эластина при патологических процессах
При нарушении образования десмозинов, изодесмозинов и лизиннорлейцина снижается предел прочности эластических тканей на разрыв, появляются такие нарушения, как истончённость, вялость, растяжимость, то есть утрачиваются их пластичные свойства. Изменения в структуре эластина могут быть обусловлены снижением активности лизилоксидазы при наследственных и приобретённых заболеваниях, дефиците меди. Нарушения структуры эластина могут проявляться сердечно-сосудистыми изменениями в виде аневризм и разрывов аорты, дефектов клапанов сердца, частыми пневмониями и эмфиземой лёгких.
В тканях десны эластаза не активна. При развитии воспаления количество полиморфноядерных лейкоцитов увеличивается и они становятся источником эластазы. Увеличение количества последней происходит на фоне неизменённого или сниженного содержания α 1 -АТ в тканях десны. Возникающий дисбаланс между ферментом и его ингибитором приводит к декструкции эластических волокон при гингивите и пародонтите.
Протеогликаны и гликозаминогликаны
Протеогликаны - класс сложных белков внеклеточного матрикса. Они состоят из различных стержневых (коровых) белков, к которым через N- и О-гликозидные связи присоединены олигосахариды, связанные с цепями гликозамингликанов (рис. 1.15).
Рис. 1.15. Строение протеогликана.

Разные протеогликаны отличаются размерами молекул, относительным содержанием белка и набором гликозаминогликанов. Протеогликаны в больших количествах представлены в дентине, пульпе, цементе, тканях периодонта, слизистых оболочках полости рта (табл. 1.2).
Часть протеогликанов - серглицин, матриксный протеогликан хряща, декорин, версикан и др. находятся в растворимом состоянии и локализуются во внеклеточном матриксе. Другие протеогликаны, например, синдекан, представлены трансмембранными интеграль- Таблица 1.2
Протеогликаны и гликозаминогликаны в тканях полости рта

ными белками. Синдекан имеет внеклеточный трансмембранный и цитоплазматический домены и взаимодействует с актиновым цито- скелетом. Снаружи на клеточной поверхности синдекан связывается с фибронектином и другими компонентами внеклеточного матрикса.
В связывании протеогликанов со специфическими белками участвуют молекулы гликозаминогликанов. Их отрицательно заряженные группы взаимодействуют с положительно заряженными радикалами аминокислот лизина и аргинина, расположенными в определённых областях белковой молекулы. Таким способом связываются высокосульфатированные гликозаминогликаны с фибронектином.
Протеогликаны выполняют функции рецепторов при сборке межклеточного матрикса, облегчают клеточное прикрепление и регулируют процессы роста клеток. Они также могут образовывать комплексы с некоторыми белками, например, факторами роста. В образовавшихся комплексах белки защищены от протеолитических ферментов. Эти комплексы выполняют функцию резервуаров, и только в случае необходимости фактор роста освобождается из них и приобретает способность проявлять свою биологическую активность.
Гликозаминогликаны относятся к гетерополисахаридам. Это линейные структуры, построенные из повторяющихся дисахаридных единиц. Молекула дисахарида состоит из уроновой кислоты и аминосахара, аминогруппа которого обычно ацетилирована. Наличие сульфатных и карбоксильных групп в гликозаминогликанах придает им большой отрицательный заряд и способность связывать воду. Благодаря высокой плотности отрицательного заряда на своей поверхности они связывают катионы Ca 2+ , Na + , К + и таким образом принимают участие в минеральном обмене.
Все гликозаминогликаны делят на 2 группы: сульфатированные и несульфатированные. К несульфатированным гликозаминогликанам относится гиалуроновая кислота. Сульфатированные гликозаминогликаны в свободном виде не встречаются; будучи связаны с небольшим количеством белка, они образуют протеогликаны. Структура дисахаридных единиц, входящих в состав гликозаминогликанов, представлена на рис. 1.16.
Гиалуроновая кислота встречается во многих органах и тканях. Она пос- троена из дисахаридных остатков, соединенных β-(1-»4)-гликозидными связями. Дисахаридные фрагменты, в свою очередь, состоят из остатков β-D-глюкуроновой кислоты и N-ацетил-(3-D-глюкозамина, связанных между собой β-(1-3)-гликозидными связями. Гиалуроновая кислота имеет

Рис. 1.16. Структура повторяющихся дисахаридных единиц в гликозаминогликанах.
высокую мол. массу (Mr 10 5 -10 7 Да). В ряде органов (стекловидное тело глаза, пупочный канатик, суставная жидкость) она находится в свободном виде, а в хряще формирует протеогликановые агрегаты. В суставной жидкости гиалуроновая кислота играет роль смазочного вещества, уменьшая трение между суставными поверхностями. В процессе развития эмбриона она заполняет межклеточные пространства, облегчая перемещение клеток. В больших количествах гиалуроновая кислота синтезируется во время заживления ран. Связывая воду, она обеспечивает барьерную функцию.
Цепи гиалуроновой кислоты способны свертываться, связывая большое количество воды и формируя домен. В этот домен (опреде-
ленное пространство) имеют доступ небольшие молекулы или ионы, однако крупные молекулы (альбумин, иммуноглобулины) не способны проникать в него. Домены способны контактировать, сжиматься и проникать друг в друга, что и определяет высокую вязкость раствора.
Хондроитинсульфаты содержат повторяющиеся дисахаридные единицы, соединенные β-(1->4)-гликозидными связями. Дисахариды построены из глюкуроновой кислоты и сульфатированного N-ацетилгалак- тозамина, соединённых между собой (3-(1-3)-гликозидными связями. В зависимости от положения сульфатной группы различают хондро- итин-4-сульфат и хондроитин-6-сульфат. Одна полисахаридная цепь хондроитинсульфата содержит около 40 повторяющихся дисахаридных единиц. Мол. масса хондроитинсульфатов колеблется от 10 до 600 кДа. Несмотря на минимальные различия в химической структуре, хон- дроитинсульфаты существенно отличаются по физико-химическим свойствам и распределению в различных видах соединительной ткани. Хондроитин-4-сульфат, преимущественно встречается в составе хрящевой и костной тканей, роговице глаза, а хондроитин-6-сульфат присутствует в сухожилиях, связках, пупочном канатике, а также в костях.
Дерматансульфат - гетерополисахарид, сходный по строению с хондроитинсульфатом. В отличие от последнего дисахаридный фрагмент дерматансульфата содержит вместо D-глюкуроновой кислоты остаток L-идуроновой кислоты. Дерматансульфат присутствует в коже, хрящах, сухожилиях и межпозвонковых дисках, кровеносных сосудах и клапанах сердца. В составе малых протеогликанов (бигликакан и декорин) он содержится в межклеточном веществе костей, хрящей, межпозвоночных дисков и менисков, где участвует в стабилизации коллагеновых волокон.
Кератансульфаты - наиболее гетерогенные гликозаминогликаны; отличаются друг от друга по суммарному содержанию углеводов и распределению в разных тканях. В отличие от всех остальных гликозаминогликанов, кератансульфаты вместо уроновой кислоты содержат остаток D-галактозы. Остатки D-галактозы в дисахаридных фрагментах кератансульфата связаны β-(1->4)-гликозидными связями с остатками N-ацетил-D-глюкозамин-6-сульфата. Между собой дисахаридные фрагменты соединены β-(1->3)-гликозидными связями.
Кератансульфат-1 роговицы глаза содержит, кроме повторяющийся дисахаридной единицы, L-фукозу, D-маннозу и сиаловую кислоту. Кератансульфат-2 обнаружен в хрящевой ткани, костях, межпозвоночных дисках. Кератансульфаты входят в состав большого протеогликана - агрекана и некоторых малых протеогликанов хрящевого матрикса.
Гепарансульфат представляет собой гетерополисахарид, построенный из глюкуроновой кислоты и N-ацетилглюкозамина; содержит большее количество N-ацильных групп и меньше сульфатных. Входит в состав протеогликанов базальных мембран и является постоянным компонентом клеточной поверхности.
Большие протеогликаны
К большим протеогликанам относят белки с большой мол. массой, содержащие свыше 100 цепей гликозаминогликанов. В эту группу входят агрекан, версикан, нейрокан, бревикан и др. Их особенностью является способность связываться с коллагенами, гиалуроновой кислотой и образовывать протеогликановые агрегаты.
В цементе, пульпе зуба, слизистой оболочке, костной ткани и коже присутствует большой хондроитинсульфатсодержащий протеогликан - версикан , мол. масса которого около 1000 кДа. Стержневой белок версикана состоит из аминокислотных последовательностей, содержащих остатки глу-гли-фен. Благодаря большому содержанию сульфата, глута- миновой кислоты и связи с гиалуроновой кислотой версикан в гидратированном состоянии занимает значительное по объёму пространство.
Для матрикса хрящевой ткани характерно присутствие другого большого протеогликана - агрекана (см. хрящевую ткань).
Малые протеогликаны
Малые протеогликаны имеют небольшой коровый белок, к которому присоединены 1 или 2 цепи гликозаминогликанов. Среди малых протеогликанов различают протеогликаны, богатые лейцином, протеогликаны, ассоциированные с клетками, и протеогликаны базальных мембран.
Протеогликаны, богатые лейцином . Особенностью малых протеогликанов этого семейства является наличие 9-12 доменов, богатых лейцином в С-концевой области корового белка. Эти домены обладают свойством связывать коллаген. N-концевая область высоко вариабельна в своей аминокислотной последовательности, которая связана с гликозаминогликанами. Домены N-концевой области участвуют во взаимодействиях белков друг с другом и клетками.
Белки этого семейства представлены декорином, бигликаном, фибромодулином, люмиканом, остеоадерином, остеоглицином, оку- логликаном, оптицином, аспорином.
Малые протеогликаны - фибромодулин, люмикан и остеоадерин в N-концевой области содержат цепи кератансульфата , которые присоединяются к аспарагину , а также сульфатированные остатки тирозина .
Фибромодулин - протеогликан с мол. массой около 40 кДа. Показано, что фибромодулин присоединяется к фибриллам коллагена II типа и ограничивает их диаметр.
Люмикан по своему строению очень сходен с фибромодулином. Присутствует в межклеточном матриксе мышечной и хрящевой тканей, лёгких, тонкой кишки, роговой оболочки глаза. Предполагается его участие в регуляции образования сетчатой коллагеновой структуры.
Остеоадерин - белок с мол. массой 49,1 кДа. Особенностью этого белка является присутствие четырёх сульфатированных остатков тирозина, три из которых располагаются в N-концевой области. В С- концевой области присутствует большое количество отрицательно заряженных аминокислот. Молекула остеоадерина синтезируется зрелыми остеобластами, а также одонтобластами. Он определяется в амелобластическом слое на стадии созревания эмали и участвует в процессах минерализации.
Декорин и бигликан сходны по размерам и структуре, но их синтез находится под контролем различных генов. Мол. масса декорина около 130 кДа, а бигликана - около 270 кДа. Их коровые белки содержат своеобразную 24-аминокислотную последовательность, богатую лейцином, которая тандемно повторяется 10 раз в декорине и 12 раз в бигликане. Бигликан содержит серин в положениях 5 и 11, а декорин в положении 4, что позволяет бигликану присоединять 2 полисахаридные цепи, а декорину - только одну (рис. 1.17). У этих протеогликанов полисахаридные цепи представлены дерматансульфатом. Декорин и бигликан участвуют в межклеточных взаимодействиях, которые могут облегчаться (3-структурой в коровом белке. Показано, что декорин и, вероятно, бигликан взаимодействуют с β -трансформирующим фактором роста (ТФР-(3).
Локализация декорина совпадает с расположением коллагена. Если назначение бигликана неизвестно, то декорин участвует в связывании с коллагенами I и II типов, а также ингибирует фибринолиз. Кроме того, бигликан и декорин обеспечивают взаимодействия между клетками, эластином и адгезивными белками - фибронектином и ламинином.
Протеогликаны, ассоциированные с клетками
В процессе развития клеток появляются малые протеогликаны, получившие название протеогликанов, ассоциированных с клетками. Это семейство белков включает серглицины, синдеканы, бетаглицины, тромбомодулин, фосфатидилинозитол - заякоренные протеогликаны.

Рис. 1.17. Доменное строение малых протеогликанов: А - декорин; Б - бигликан; В - фибромодулин.
Синдеканы включают 4 типа различных белков. Они являются интегральными протеогликанами и содержат внутриклеточный, трансмембранный и внеклеточный домены. Внеклеточный домен этих белков имеет сходство с доменом протеиназ и способен открывать мембрану клетки, а также содержит и варьирующие цепи гликозаминогликанов, соединённых с синдеканом. Так, синдеканы 1 и 3 содержат гепарансульфат и хондроитинсульфат. Синдекан-1 появляется в эпителиальных клетках в процессе развития, син- декан-2 (фиброгликан) синтезируется фибробластными клетками и гепатоцитами; синдекан-3 (N-синдекан) присутствует в нервной ткани и развивающихся хрящах, а синдекан-4 (риудокан, амфигликан) - в эндотелии, эпителии, гладкомышечных клетках и фибробластах кожи. Синдеканы через внеклеточные домены связывают коллагены, фибронектин, тромбоспондин, тенасцин и фактор роста фибробластов. Внутриклеточные домены синдекана через актин связываются с цитоскелетом.
Серглицины выделены из секреторных везикул. Их состав зависит от типа клеток и клеточной дифференцировки. С коровым белком связаны цепи хондроитин- и гепарансульфата. Особенностью молекул серглицина является высокое содержание сульфатных остатков, что придаёт им устойчивость к протеолизу. Мол. масса серглицинов варьирует в больших пределах (60-750 кДа), а мол. масса корового белка практическ и постоянна (16-18 к Да).
Считают, что серглицины вовлечены в регуляцию ферментативной активности секреторных гранул и дифференцировку гемопоэтических клеток.
Некоторые серглицины синтезируются эндотелиальными клетками, и их синтез повышается под влиянием фактора некроза опухолей и интерлейкина 1α(ИЛ-1α). Серглицин может принимать участие в миграции лейкоцитов при воспалительных процессах. Недавно установлено, что с другими протеогликанами они участвуют в адгезии и активации лимфоидных клеток.
Протеогликаны базальных мембран
В составе базальных мембран выделена целая группа гетерогенных протеогликанов, содержащих гепарансульфат. В структуре корового белка имеются глобулярные домены, разделённые стержневыми фрагментами. Глобулярные домены обеспечивают связь этих протеогликанов с коллагеном IV типа, ламинином и другими гликопротеинами, а также с клетками, расположенными на базальной мембране.
Основным гепарансульфатсодержащим протеогликаном базальных мембран является перлекан . Полипептидная цепь, состоящая из 3500 аминокислотных остатков, связана с тремя гепарансульфатными цепями через гидроксильные группы серина в N-концевой области. Каждая полисахаридная цепь содержит до 200 мономеров. В молекуле перлекана определяется около трёх десятков глобулярных доменов, раз- делённых короткими стержневидными фрагментами, обеспечивающих связь между клетками и компонентами межклеточного матрикса.
Сохранение биомеханических и физиологических особенностей соединительной ткани во многом определяется поддержанием баланса между процессами биосинтеза и деградации коллагенов и протеогликанов. Распад и синтез протеогликанов регулируют: 1) гормоны - соматотропин, тироксин, инсулин; 2) цитокины - ИЛ-1, кахектины; 3) витамины группы А и С; 4) микроэлементы; 5) факторы роста.
Синтез протеогликанов
Синтез протеогликанов начинается с биосинтеза корового белка на полирибосомах. Уже в процессе трансляции белка в шероховатой эндоплазматической сети происходит связывание трисахаридов через амидные группы остатков аспарагина. В качестве донора олигосахаридов выступают долихол-связанные олигосахариды с высоким содержанием маннозы. После присоединения N-сцепленных олигосахаридов стержневой белок подвергается ксилозилированию и фосфорилированию. УДФ-ксилозат-
рансфераза, осуществляющая перенос остатков ксилозы на гидроксильную группу стержневого белка, является одним из ключевых ферментов биосинтеза протеогликанов. Дальнейшие процессы образования цепей гликозаминогликанов происходят в аппарате Гольджи. Полисахаридные цепи гликозаминогликанов синтезируются путём последовательного присоединения моносахаридов, донорами которых обычно являются соответствующие УДФ - сахара. На мембранах аппарата Гольджи локализованы гликозилтрансферазы, при участии которых белковая молекула и подвергается гликозилированию (рис. 1.18).

Рис. 1.18. Присоединение гликозаминогликана к коровому белку через связывающий трисахарид. К серину, треонину или аспарагину через О- или N- гликозидную связь присоединяется связующий олигосахарид, состоящий из двух остатков галактозы и одного остатка ксилозы.
УДФ-галактозилтрансфераза I переносит на ксилозу первый остаток галактозы, УДФ-галактозилтрансфераза II - второй остаток галактозы, а завершается формирование связующего трипептида присоединением к нему остатка глюкуроновой кислоты. Эту реакцию катализирует УДФ-глюкуронилтрансфераза I. Дальнейший синтез полисахаридной цепи осуществляется последовательным присоединением N-ацетилгалактозамина (или N-ацетилглюкозамина, галактозы) и глюкуроновой (или идуроновой) кислоты (рис. 1.19).
Модификацией цепей гликозаминогликанов является сульфатирование, то есть присоединение сульфата к С-4 и (или) к С-6 N-ацетилга-


Рис. 1.19. Синтез хондроитинсульфата в составе протеогликана. Ферменты: 1 - УДФ-ксилозилтрансфераза; 2 - УДФ-галактозилтрансфераза I; 3 - УДФгалактозилтрансфераза II; 4 - УДФ-глюкуронилтрансфераза I; 5 - УДФ- N-ацетилгалактозаминтрансфераза I; 6 - УДФ-глюкуронилтрансфераза II; 7 - УДФ-N-ацетилгалактозаминтрансфераза II; 8 - сульфотрансфераза.

Рис. 1.20. Реакция сульфатирования остатка N-ацетилгалактозамина в процессе синтеза цепи хондроитинсульфата.
лактозамина. Сульфат переносится на молекулу-акцептор с помощью специфических сульфотрансфераз (рис. 1.20). Донором сульфатной группы выступает 3"-фосфоаденозин-5"-фосфосульфат (ФАФС).
Аминосахара и гексуроновые кислоты синтезируются из глюкозы. Непосредственным же предшественником N-ацетилглюкозамина и N-ацетилгалактозамина является фруктозо-6-фосфат. Источником NН2-группы для сахаров выступает глутамин. Образовавшийся ами- носахар далее ацетилируется с помощью ацетил-КоА (рис. 1.21).

Рис. 1.21. Синтез гликозаминогликанов.
Ферменты: 1 - гексокиназа; 2 - фосфоглюкоизомераза; 3 - аминотрансфераза; 4 - ацетилтрансфераза; 5 - N-ацетилглюкозаминфосфомутаза; 6 - УДФ-N-ацетилглюкозаминпирофосфорилаза; 7 - эпимераза; 8 - УДФ- глюкозаминпирофосфорилаза; 9 - УДФ-глюкопирофосфорилаза; 10 - УДФглюкозо-дегидрогеназа.
В реакциях эпимеризации после включения глюкуроната в углеводную цепь из D-глюкуроновой кислоты образуется L-идуроновая кислота.
На синтез гликозаминогликанов влияют соматотропин и ретиноевая кислота, которые активируют включение сульфата в молекулы. Напротив, синтез гиалуроновой кислоты и сульфатированных глико- заминогликанов тормозят глюкокортикоиды и половые гормоны.
Распад протеогликанов
Распад протеогликанов - физиологический процесс, заключающийся в регулярном обновлении внеклеточных и внутриклеточных макромолекул. В деградации протеогликанов участвуют протеиназы и гликозидазы. Вначале коровый и связующие белки подвергаются воздействию свободных радикалов и в межклеточном матриксе гидролизуются матриксными металлопротеиназами - коллагеназой, желатиназой, стромелизином. Протеиназы расщепляют коровый белок, а гликозидазы гидролизуют цепи гликозаминогликанов и олигосахаридов. Все протеогликаны, содержащие цепи хондроитинсульфата, дерматансульфата, гепарансульфата и кератансульфата, первоначально расщепляются на фрагменты. Затем фрагменты протеогликанов захватываются бластными клетками и подвергаются внутриклеточной деградации. Эти фрагменты могут также с лимфой и кровью перено- ситься в печень. В гепатоцитах происходит их дальнейший гидролиз, в котором участвуют аспартильные, сериновые и другие протеиназы.
Распад гликозаминогликанов
Гликозаминогликаны отличаются высокой скоростью обмена: период полужизни (Т 1/2) многих из них составляет от 3 до 10 сут и только для кератансульфата Т 1/2 «120 сут. В разрушении полисахаридных цепей участвуют экзо- и эндогликозидазы (гиалуронидаза, (3-глюку- ронидаза, (3-галактозидаза, (3-идуронидаза) и сульфатазы.
Из внеклеточного пространства по механизму эндоцитоза гликозаминогликаны поступают в клетку, где эндоцитозные пузырьки сливаются с лизосомами. Активные лизосомальные ферменты обеспечивают полный постепенный гидролиз гликозаминогликанов до мономеров. Расщепление интактных гликозаминогликанов в клетках начинается с их распада на фрагменты под действием эндогексозаминидаз и эндоглюкуронидазы. Образовавшиеся в реакциях гидролиза олигосахариды подвергаются последовательным действиям экзогликозидаз и сульфатаз, которые отщепляют
мономеры с невосстанавливающегося конца. Так, гидролиз фрагментов хондроитинсульфата, содержащих на невосстанавливающем конце остаток N-ацетилгалактозамина, инициируется сульфатазой, а за ней в процесс включается β-N-ацетилгалактозаминидаза, а затем (3-глюкуронидаза. В итоге образуется неорганический сульфат и моносахариды (рис. 1.22).

Рис. 1.22. Распад хондроитинсульфата.
Ферменты: 1 - эндогликозидаза; 2 - сульфатаза; 3 - β- N-ацетилгалактоза-
минидаза; 4 - β- глюкуронидаза.
В распаде гиалуроновой кислоты до олигосахаридов участвует гиалуронидаза. Гидролиз образовавшихся олигосахаридов осуществляют β-N-ацетилглюкозаминидаза и β-D-глюкуронидаза.
Внеклеточный распад гликозаминогликанов характерен только для гепарансульфата, который расщепляется гепараназой, синтезиру- емый тромбоцитами или Т-лимфоцитами.
Мукополисахаридозы
Мукополисахаридозы - тяжёлые наследственные заболевания, обусловленые дефектами гидролаз, участвующих в катаболизме гликозаминогликанов. В лизосомах тканей, для которых характерен синтез наибольшего количества гликозаминогликанов, накапливаются не полностью разрушенные гликозаминогликаны и с мочой выделяются их олигосахаридные фрагменты. Существует несколько типов мукополисахаридозов, вызванных дефектами разных ферментов, участвующих в расщеплении гликозаминогликанов.
Мукополисахаридозы проявляются нарушениями умственного развития у детей, поражениями сердечно-сосудистой системы, дефор- мациями костного скелета, значительно выраженными в челюстнолицевой области, гипоплазией твёрдых тканей зубов, помутнением роговицы глаз, снижением продолжительности жизни (табл. 1.3).
В настоящее время эти болезни не поддаются лечению, поэтому при подозрении на носительство дефектных генов необходимо проводить пренатальную диагностику. В этих случаях определяют активность лизосомальных гидролаз.
1.4. НЕКОЛЛАГЕНОВЫЕ БЕЛКИ СО СПЕЦИАЛЬНЫМИ СВОЙСТВАМИ
Адгезивные и антиадгезивные белки
Белки межклеточного матрикса выполняют самые разные функции. Часть из них обладает способностью склеивать компоненты межклеточного вещества и клеток, и эти белки получили название адгезивных . Другая группа белков, напротив, подавляет адгезию клеток и внеклеточных компонентов, и их называют антиадгезивными . Взаимодействие клеток с внеклеточным матриксом является сложным процессом и проявляется как усилением адгезии, так и её ослаблением. В адгезии мезенхимальных и эпителиальных клеток участвуют белки фибронектин, витронектин, ламинин, нидоген (энтактин) и интегрины. Напротив, антиадгезивные белки - тенасцин, тромбоспондин способны менять форму клеток и частично откреплять их от компонентов внеклеточного матрикса. Вместе с тем такое разделение белков на адгезивные и антиадгезивные является достаточно условным.
Таблица 1.3 Болезни, связанные с нарушением метаболизма гликозаминогликанов

Фибронектин - высокомолекулярный гликопротеин, ключевой белок внеклеточного матрикса, синтезируемый фибробластами. В зависимости от ионной силы и рН внеклеточного матрикса форма молекулы фибронектина может меняться от глобулярной до промежуточной. Молекулы фибронектина представляют собой димеры, состоящие из двух сходных между собой полипептидных цепей, связанных гидрофобными взаимодействиями и двумя дисульфидными связями. Субъединицы подразделяются на ряд различных доменов, способных связываться с клеточными рецепторами через интегрины, а также коллагенами, фибрином и протеогликанами. Связываясь перекрёст- но друг с другом через дисульфидные мостики, молекулы фибронектина образуют фибриллярные структуры (рис. 1.23).

Рис. 1.23. Cтруктура молекулы фибронектина (А). Модель молекулы фибронектина (Б). Цифрами обозначены домены, связывающие: 1 - гепарин, 2 - клетки, 3 - коллаген, 4 - другие молекулы фибронектина [по Cooper G.M., 2000, с изменениями].
На молекуле фибронектина имеется центр связывания фермента трансглутаминазы. Трансглутаминаза катализирует реакцию соединения остатков глутамина одной полипептидной цепи с остатками лизина другой белковой молекулы. Это позволяет сшивать поперечными ковалентными связями молекулы фибронектина друг с другом, коллагеном и другими протеинами. Фибронектин вовлечён во множественные клеточные процессы, включающие репарацию тканей, эмбриогенез, миграцию и адгезию клеток.
Интегрины представляют собой гетеродимерные белки с мол. массой 100-160 кДа, располагающиеся на плазматической мембране клеток и состоящие из двух нековалентно связанных трансмембранных а- и (3-субъединиц. Для функционирования интегринов необходимо присутствие двухвалентных ионов (Ca 2+ или Mg 2+), поскольку связывание катиона Ca 2+ позволяет N-концевым участкам α- и (3-субъединиц соединяться друг с другом и прикрепляться к внеклеточному матриксу Они способны узнавать в матриксных белках пептид RGD (арг-гли-асп ).
Семейство интегринов включает 20 видов рецепторов с разной специфичностью. Такое разнообразие обеспечивается различием в строении α- и (3-цепей. Описано 9 разновидностей α-цепей и 14 (3-субъединиц. Каждая цепь интегрина пересекает мембрану один раз. Обе цепи интегрина имеют большие внеклеточные домены. Эти домены обеспечивают адгезию клеток к клеткам и к компонентам внеклеточного матрикса - коллагену, фибронектину, витронектину, ламинину (рис. 1.24).
Благодаря трансмембранной ориентации интегрины переносят сигналы от внеклеточного матрикса к цитоскелету Большинство интегринов связано с цитоплазматическими С-концевыми участками с актин-связывающими белками клеток. При связывании лиганда β-субъединицы связывающихся интегринов взаимодействуют с так называемыми бел-

Рис. 1.24. Взаимодействие интегринов с актиновыми белками цитоскелета и межклеточным матриксом [по Campbell N. A., Reece J. B., 2002, с изменениями].
ками прикрепления - талином и α-актинином, которые, в свою очередь, инициируют сборку других соединительных белков. Таким образом происходит связывание интегринов с актиновыми филаментами. Актиновые филаменты через интегрины могут изменять ориентацию секретируемых молекул фибронектина во внеклеточном матриксе. В то же время внеклеточный матрикс может влиять на организацию цитоскелета в клетках-мишенях, что и обеспечивает двустороннюю передачу сигнала. Связывание интегринов с лигандами и сближение клеток необходимы для перестройки базальной мембраны.
Взаимодействие интегринов с белками внеклеточного матрикса в некоторых случаях препятствует апоптозу. Утрата некоторых интегринов (при раке молочной железы, предстательной железы, толстой кишки) или их избыток (при меланоме, плоскоклеточном раке полости рта, носоглотки, гортани) сопряжены с высокой степенью злокачественности опухоли.
Таким образом, информация, которую интегрины передают от внеклеточного матрикса внутрь клетки, в одних случаях стимулирует адге- зию и миграцию опухолевых клеток, в других - приводит к их гибели. Иными словами, интегрины играют роль своеобразного «переключателя», определяющего дальнейшую судьбу опухолевой клетки.
Ламинины - представители семейства адгезивных гликопротеинов c мол. массой 850 кДа. Молекула ламинина представляет собой большой гибкий комплекс, состоящий из длинных α-, β 1 -, β 2 -полипептидных цепей, ассоциированных в форме асимметричного креста и удерживаемых вместе при помощи дисульфидных связей. Каждая цепь содержит несколько функциональных доменов, способных связываться с коллагеном IV типа, гепарансульфатом, энтактином (нидогеном) и рецепторами на клеточной поверхности. Ламинины склеивают эпителиальные клетки с базальной мембраной (рис. 1.25).
На ранних этапах морфогенеза базальная мембрана состоит в основном из сети ламинина и не содержит (или содержит мало) коллагена IV типа.
Ламинины в базальной мембране находятся в комплексе с белком нидогеном, который соединяется С-концевым доменом с (3 2 -цепью ламинина. В N-концевой области нидогена располагаются два глобулярных домена, один из которых связывается с коллагеном IV типа и коровым белком протеогликана перлекана. Таким образом, ламинин совместно с нидогеном обеспечивает структурную организацию компонентов базальной мембраны. Кроме того, глобулярные домены
Рис. 1.25. Строение ламинина [по Cooper G.M., 2000, с изменениями].

Ламинины обеспечивают миграцию эпителиальных клеток и таким образом участвуют в одонтогенезе, связывании тканей периодонта с цементом корня зуба, построении эпителиальной оболочки на поверхности пульпарной ткани при образовании полипа пульпы.
Витронектин - гликопротеин, содержащийся в плазме крови и внеклеточном матриксе. Витронектин вступает во взаимодействие с гликозаминогликанами, коллагеном, плазминогеном, рецептором урокиназы. Стабилизируя ингибирующую конформацию ингибитора активации плазминогена 1 (протеиназы), регулирует деградацию матрикса. Через связывание витронектина с комплементом, гепарином и комплексами тромбин-антитромбин III, он участвует в иммунном ответе и регуляции свертывания крови. В полипептидной цепи витронектина присутствует аминокислотная последовательность RGD, которая обеспечивает его взаимодействие с α V β 3 -рецептором интегрина и участие в прикреплении, распластывании и перемещении клеток.
Тенасцин и тромбоспондин - гликопротеины, обладающие как адгезивными, так и антиадгезивными свойствами. Тенасцин и тромбоспондин играют определённую роль в эмбрио- и морфогенезе. Эти белки обеспечивают изменение клеточной формы в условиях in vitro, которое, в свою очередь, приводит к сдвигам в поведении клеток в культуре. Они способствуют реорганизации актинового цитоскелета путём изменения адгезивных контактов с белковыми факторами, обеспечивающими подвижность клеток. Тенасцин и тромбоспондин формируют комплексы с протеогликанами и при связи тенасцина с хондроитинсульфатом изменяются адгезивные свойства протеогликанов.
Тенасцин - олигомерный гликопротеин с мол. массой более 100 кДа. Молекула данного белка имеет мозаичную структуру, а аминокислотная последовательность сходна с эпидермальным фактором роста. В составе тенацина имеются кальций-связывающие домены.
Тромбоспондин - гликопротеин, который проявляет свои антиадгезивные свойства в клетках эндотелия и фибробластов, поскольку с (3-транс- формирующим и тромбоцитарным факторами роста ослабляют связывание матриксных молекул между собой.
Тромбоспондин проявляет и адгезивные свойства при взаимодействии с молекулами интегринов, гликопротеинов, гепарансульфата и
гликолипидов. Глобулярные домены, содержащиеся в N- и C-кон- цевых областях, способствуют связыванию кальция с гепарином, после чего тромбоспондин вступает во взаимодействие с коллагеном, фибронектином, фибриногеном, ламинином и плазминогеном.
Помимо адгезивных белков, участвующих в организации надмолекулярных комплексов межклеточного матрикса, в тканях присутствуют гликопротеины, относящиеся к факторам роста.
Факторы роста
В качестве факторов роста обычно выступают небольшие полипептиды, которые стимулируют или ингибируют пролиферацию опре- делённых типов клеток. Как правило, они секретируются одними клетками и действуют на другие клетки, хотя иногда бывает и так, что они действуют на те же клетки, которые их секретируют. Факторы роста связываются с специфическими для них рецепторами, локализованными на поверхности клеточных мембран своих клеток-мишеней. Большинство факторов роста активируют в клетках тирозиновые протеинкиназы и только ТФР-(3 активирует треониновые протеинкиназы.
Трансформирующий фактор роста (ТФР- (3) - семейство гликопротеинов, включающих 6 разнообразных белков. Они представляют собой димеры, состоящие из двух идентичных субъединиц. Белки ТФР-(3 синтезируются в виде предшественников, секретируются в неактивной форме и активируются путём ограниченного протеолиза.
На клеточной мембране бластных клеток выявлены 3 типа рецепторов к ТФР. Рецепторы третьего типа являются поверхностными протеогликанами и обеспечивают доступ ТФР-(3 к рецепторам первого и второго типов, которые после связывания ТФР-(3 образуют гетеродимер с протеинкиназной активностью. Происходит аутофосфорилирование цитоплазматического домена рецепторов по остаткам серина и треонина. Далее происходит фосфорилирование цитоплазматических белков, участвующих в передаче сигнала в ядро, где происходит активация гена транскрипции. Через такой механизмом активируется синтез белков внеклеточного матрикса, например коллагена I типа и металлопротеиназ.
Кроме того, ТФР-(3 действует как фактор хемотаксиса для моноцитов и фибробластов. Он подавляет пролиферацию и функцию Т- и В-лимфоцитов и эндотелиальных клеток. Среди сложной сети цитокинов, которые влияют на функцию одонтобластов в процессе регенерации дентина, важную роль играют ТФР-(3, который функци-
онирует как мощный иммунодепрессант и индуктор синтеза белков внеклеточного матрикса. ТФР- β поддерживает гомеостаз в комплексе дентин-пульпа при воспалении.
Морфогенетический белок кости (МБК) - кислый гликофосфопротеин, богатый серином и глицином, содержащий три дисульфидные связи. Восстановление дисульфидных связей вызывает инактивацию МБК. В пульпе зуба секретируется в ответ на внешние раздражители одонтобластами для образования заместительного дентина. МБК очень активен в костной ткани и вызывает дифференцировку стволовых клеток в остеогенные.
Фактор роста эндотелия (ФРЭ) - гликопротеин, связывающийся только с клетками эндотелия сосудов и стимулирующий их проли- ферацию.
Кроме того, ФРЭ может активировать специфический белок, включающий киназный комплекс. Образующиеся фосфорилиро- ванные белки вызывают перемещение клеток, поэтому при повреждении пульпы зуба, костной ткани, слизистой оболочки, периодонта и других тканей полости рта под влиянием ФРЭ происходит быстрое перемещение, увеличение и дифференцировка клеток с активацией щелочной фосфатазы.
ФРЭ вызывает расширение кровеносных сосудов, что является важным условием для поддержания кровотока в тканях при воспа- лении. Он также увеличивает синтез ИЛ-1, фактора некроза опухоли (ФНО), которые вносят существенный вклад в расширение сосудов при патологических процессах. Нарушение регуляции процессов факторов роста эндотелия сопровождается увеличением осмотического давления, болью и необратимыми изменениями в ткани.
Инсулиноподобный фактор роста (ИФР) оказывает аутокринное и паракринное действие. Предполагается его участие в быстром росте клеток, их дифференцировке и минерализации твёрдых тканей зуба.
Фактор роста фибробластов (ФРФ) - семейство структурно связанных полипептидов, представленное девятью белками. Мол. масса различных форм ФРФ колеблется от 168 до 250 кДа. До 50% аминокислотной последовательности молекулы фактора роста фибробластов соответствует структуре фактора роста эндотелия. Оба эти пептида также обнаруживают сходное сродство к гепарину и вызывают расширение сосудов. Фактор роста фибробластов участвует в росте и дифференцировке фибробластов при образовании фиброзной капсулы вокруг очага воспаления.
Фактор роста нервов (ФРН) - семейство белков, стимулирующих рост клеток нервной ткани. Практически все клетки человека синтезируют этот фактор. Фактор роста нервов участвует в быстром восстановлении повреждённого участка за счёт роста аксонов из пов- реждённого нервного ствола или от ближележащих неповреждённых нервных волокон. Тем самым ФРН может играть важную роль в ответе нервных клеток на повреждение. Выделение ФРН в полость рта со слюной стимулирует заживление повреждённых участков слизистой оболочки.
Фактор роста гепатоцитов (ФРГ) стимулирует пролиферацию клеток различных тканей. Возможно его участие в агрегации клеток при повреждении тканей, а также в морфогенезе тканей зуба.
Эпидермальный фактор роста (ЭФР) - белок с мол. массой 70 кДа. Различают α - и β-формы ЭФР. Оказывает действие на клетки эктодермы: кератиноциты кожи, эпителиоциты слизистой оболочки полости рта, пищевода, глотки, а также мезодермы: хондроцитов, эндотелия сосудов. Эпидермальный фактор роста стимулирует дифференцировку одон- тобластов и повышает в них синтез ДНК в момент созревания зубных тканей. С возрастом ЭФР угнетает деление одонтобластов, уменьшает синтез коллагена I типа и снижает активность щелочной фосфатазы. На выработку ЭФР влияют стероидные гормоны, тироксин и прогестерон.
Фактор роста тромбоцитов (ФРТ) влияет на многие клетки. Индуцирует синтез щелочной фосфатазы и протеогликанов в одонтобластических клетках зубной пульпы и костной ткани.
1.5. КАТАБОЛИЗМ БЕЛКОВ МЕЖКЛЕТОЧНОГО МАТРИКСА
Ремоделирование тканей связано с дифференцировкой и миграцией клеток. Клетка, вступившая на путь дифференцировки, неизбежно погибает. Нарождающаяся новая клетка начинает синтезировать новые собственные белки, часть из которых поступает в матрикс.
В катаболизме белков клеток и межклеточного матрикса основная роль отводится матриксным металлопротеиназам (ММП, матриксины). В физиологических условиях ММП играют центральную роль в процессах морфогенеза, ремоделирования и резорбции тканей. Своё действие матриксины проявляют в межклеточном матриксе. В активном центре этих ферментов присутствуют кальций или цинк, поэтому они получили название Са 2+ -зависимых цинковых матриксных металлопротеиназ. Известно более
20 различных металлопротеиназ, отличающихся по субстратной специфичности и другим свойствам. На основании структурной организации и субстратной специфичности выделено четыре основных подсемейства ММП:
коллагеназы - запускают гидролиз спиральной области коллагенов I, II и III типов;
желатиназы - гидролизуют коллаген IV типа базальных мембран;
стромелизины - расщепляют коровые белки протеогликанов и ряд адгезивных белков матрикса;
металлоэластаза - расщепляет эластин.
В распаде нативного коллагена, период полужизни которого измеряется неделями или месяцами, участвуют коллагеназы, относящиеся к ММП-1 и ММП-13. Коллагеназы рассекают все три пептидные α - цепи молекулы нативного коллагена в спиральной области, примерно на 1/4 расстояния от С-конца, между остатками глицина и лейцина (или изолейцина). Образующиеся фрагменты коллагена становятся растворимыми в воде и денатурируют, после чего их пептидные связи становятся доступными для гидролиза другими пептидазами.
Гидролиз коллагенов базальных мембран происходит при участии желатиназ (ММП-2, ММП-9). В связывании желатинов и коллагенов желатиназами участвуют так называемый фибронектиновый домен, присутствующий в структуре N-концевой области фермента.
Два других фермента - стромелизин -1 (ММП-3) и стромелизин - 2 (ММП-10), расщепляют коровые белки протеогликанов и целый ряд адгезивных белков межклеточного матрикса (табл. 1.4).
Активность матриксных металлопротеиназ повышается при деструкции межклеточного матрикса, которая наблюдается при целом ряде заболеваний - пародонтите, пульпите, хронических язвах, инвазии и метастазировании опухолей и др.
Регуляция активности матриксных металлопротеиназ
Активность матриксных металлопротеиназ находится под постоянным контролем.
Во-первых, они синтезируются в виде препроферментов. Сигнальный пептид обеспечивает направленную секрецию молекулы и после его отщепления образуется профермент. Профермент содержит последовательность аминокислот, в которой остаток цистеина связывает молекулу Zn 2+ , находящуюся в активном центре. В последующем после отщепления полипептида сформировавшаяся активная форма ММП содержит два основных домена. N-концевой домен содержит цинк-свя-
Тип ММП | Фермент | Мол. масса, кДа | Расщепляемые компоненты |
ММП-1 | Инстициальная коллагеназа | Коллаген I, II, III, VII, VIII, X типов, желатин, протеогликаны |
|
ММП-2 | Желатиназа А | Желатин, коллаген IV, V, VII, X, XI типов, фибронектин, эластин, протеогликаны |
|
ММП-9 | Желатиназа В | Желатин, коллаген IV, V типов, эластин, протеогликаны |
|
ММП-3 | Стромелизин-1 | Эластин, протеогликаны, ламинин, фибронектин, коллаген IV, VII, IX типов, про ММП-1 |
|
ММП-7 | Матрилизин | Протеогликаны, ламинин, желатин, фибронектин, коллаген IV типа, проММП-1, -7, -8, -9 |
|
ММП-12 | Мета л ло эластаза | Эластин |
|
ММП-13 | Инстициальная коллагеназа-3 | Коллаген I, II, III типов, желатин |
|
ММП-14 | Мембранный тип ММП | Коллаген I, II, III типов, проММП- 2, -13 (мембранного типа) |
зывающий участок, в котором Zn 2+ связывается тремя остатками гистидина и обладает каталитической активностью. В катализе, помимо цинка, принимает участие остаток глутаминовой кислоты. С-концевой домен отвечает за связывание с субстратами и ингибиторами ММП. Между N- и С-концевыми доменами располагается небольшой связывающий домен, который обеспечивает субстратную специфичность (рис. 1.26, А).
В отщеплении сигнального пептида участвуют различные протеиназы. Так, в реакции активации проММП-1 и проММП-3 участву- ет трипсиноподобная протеиназа плазмин, проММП-2 мембранная металлопротеиназа, проММП-9 желатиназа А. Таким образом, активация ферментов происходит в виде каскада и в этот процесс вовлечены одновременно множество проферментов и вновь образующихся активных энзимов (рис. 1.26, Б).


Рис. 1.26. Строение проММП-1: А - активация фермента происходит при отщеплении сигнального пропептида; Б - в ограниченном протеолизе проММП участвуют различные протеиназы.
Во-вторых , активность ферментов зависит от уровня экспрессии их генов. Большинство ММП относится к «индуцируемым» ферментам, синтез которых на уровне транскрипции контролируется рядом
факторов: цитокинами и другими факторами, действующими на поверхность клетки (эстроген, прогестерон и др.). Промоторы ММП содержат общие элементы, отвечающие за механихм регуляции экспрессии генов.
В-третьих , в физиологических условиях в тканях содержится незначительное количество ММП и их активность зависит от присутствия активаторов и ингибиторов в окружающей среде. Активность ММП находится под контролем специфических белков - тканевых ингибиторов металлопротеиназ (ТИМП). В настоящее время хорошо изучены четыре вида ТИМП, выделенных из различных тканей человека: ТИМП-1, ТИМП-2, ТИМП-3, ТИМП-4. ТИМП способны связываться как с активными, так и неактивными формами ММП. Эти белки различаются по их специфическому действию на металлопротеиназы. Так, ТИМП-1 значительно лучше ингибирует ММП-9, в то время как ТИМП-2 подавляет активность ММП-2. ТИМП инактивируются путём гидролиза с участием различных протеиназ - трипсина, химотрипсина, стромелизина-3 и эластазы нейтрофилов.